Calculadora del tiempo de duplicación de la HCG
Calculadora del tiempo de duplicación de la beta hCG
Revisión y Javascript de Mark A. Curran, M.D. F.A.C.O.G
Puede utilizar la calculadora que aparece a continuación para calcular el tiempo de duplicación de dos muestras de beta hCG introduciendo la fecha del análisis de sangre y el valor de beta hCG correspondiente a ese día. Si el nivel de hCG está disminuyendo, se calculará la vida media.
Para calcular el tiempo de duplicación de dos muestras de beta hCG:
1. Introduzca la fecha del primer análisis de sangre. Introduzca la fecha en que se extrajo el primer análisis de sangre y el valor de beta HCG para la fecha en que se extrajo la muestra
2. Introduzca la fecha en que se extrajo el segundo análisis de sangre y el valor de beta HCG para la fecha en que se extrajo la muestra.
La ultrasonografía es el método preferido para verificar la presencia de una gestación intrauterina viable. Se suele ver un saco gestacional a las 5 semanas, yolksac a las 5 1∕2 semanas, y un embrión con latido a las 6 semanas mediante ecografía transvaginal.
El Panel Multiespecialidad de la Sociedad de Radiólogos en Ecografía aconseja que los hallazgos que diagnostican un fallo en el embarazo en la ecografía transvaginal incluyen
- «
- Una coronalongitud de la coronilla de 7 mm o más sin latido cardíaco
- Diámetro medio del saco de 25 mm o más sin embrión
- Ausencia de un embrión con latido cardíaco 2 semanas o más después de una exploración que mostró un saco gestacional sin saco vitelino
- Ausencia de un embrión con latido cardíaco 11 días o más después de una exploración que mostró un saco gestacional con saco vitelino
»
El Instituto Nacional para la Salud y la Excelencia Clínica recomienda » Si se sospecha de fracaso del embarazo, busque una segunda opinión sobre la viabilidad del mismo y/o realice una segunda exploración un mínimo de 7 días después de la primera ecografía antes de hacer un diagnóstico.»
Si una mujer tiene una prueba de embarazo positiva en orina o suero y no se ve ningún embarazo intrauterino o ectópico en la ecografía transvaginal, se considera que tiene un embarazo de localización desconocida que puede ser un embarazo intrauterino viable temprano, un embarazo intrauterino no viable o un embarazo ectópico.El valor de hCG por encima del cual se esperaría ver por primera vez un saco gestacional intrauterino en la ultrasonografía en un embarazo normal se denomina nivel discriminatorio de hCG.
En presencia de un útero vacío, la probabilidad de un embarazo viable disminuye a medida que aumenta el nivel de hCG. Por ejemplo, se estima que a niveles de hCG de 2000 a 3000 mIU por mililitro, el 2% de los embarazos serán viables, el 65% serán inviables y el 33% serán ectópicos. Con un nivel de hCG superior a 3000 mIU por mililitro, el 0,5% de los embarazos serán viables, el 66,3% no viables y el 33,2% ectópicos. El nivel discriminatorio de hCG tiene una gran variabilidad debido a las técnicas de análisis de hCG, la calidad de la ecografía y la experiencia del operador. Aunque se han utilizado varios niveles discriminatorios de hCG para evaluar el riesgo de embarazo ectópico, no existe un nivel de hCG establecido que sea diagnóstico de un embarazo ectópico.
Las mediciones de beta hCG en suero cada 48 horas pueden utilizarse para ayudar a determinar la viabilidad de los embarazos intrauterinos tempranos y para ayudar a la gestión de los embarazos de localización desconocida en pacientes hemodinámicamente estables. «La tasa de aumento esperada es del 49% para un nivel inicial de hCG inferior a 1.500 mIU/mL, del 40% para un nivel inicial de hCG de 1.500-3.000 mIU/mL y del 33% para un nivel inicial de hCG superior a 3.000 mIU/mL».
Morse y colaboradores (2012) de la University ofPennsylvania School of Medicine recomiendan que el nivel de hCG beta para un embarazo intrauterino exitoso debería aumentar al menos un 35% en dos días. Un aumento más lento sugiere un posible aborto espontáneo o un embarazo ectópico. En el caso de las mujeres que sufren un aborto espontáneo, se debe esperar que la beta hCG descienda entre un 36 y un 47% en dos días. Una caída más lenta sugiere un embarazo ectópico. Aproximadamente el 21% de los embarazos ectópicos (embarazos implantados fuera del útero) presentan un aumento de la hCG similar al de un embarazo intrauterino y el 8% de los embarazos ectópicos presentan un descenso de la hCG similar al de un aborto espontáneo. Morse y colaboradores concluyen que los valores de hCG en serie deben utilizarse en combinación con el juicio clínico, la evaluación de los síntomas y la repetición de la ecografía según sea necesario.
Los rangos de referencia para la beta hCG (utilizando el analizador Roche Cobas®) durante la primera mitad del embarazo se muestran a continuación/font>
| Semana de Gestación | Gonaotropina coriónica humana beta (mIU/mL) | 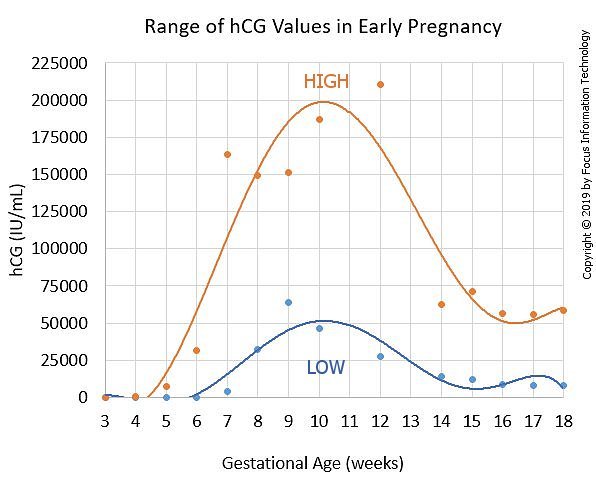 Haga clic aquí para ver el gráfico en una nueva ventana |
| 6 – 71 | 4 | 10 – 750 | 5 | 217 – 7138 | 6 | 158 – 31795 | 7 | 3697 – 163563 | 8 | 32065 – 149571 | 9 | 63803 – 151410 | 10 | 46509 – 186977 |
| 12 | 27832 – 210612 | 14 | 13950 – 62530 |
| 15 | 12039 – 70971 | |
| 16 | 9040 – 56451 | |
| 17 | 8175 – 55868 | 18 | 8099 – 58176 |
1.ACOG Practice Bulletin No. 200. Colegio Americano de Obstetras y Ginecólogos. Obstet Gynecol 2018;132:e197-207.
2. Doubilet PM, Benson CB, Bourne T, Blaivas M, Barnhart KT, Benacerraf BR, et al. Criterios de diagnóstico para el embarazo no viable al principio del primer trimestre. Society of Radiologists in Ultrasound Multispecialty Panel on Early First Trimester Diagnosis of Miscarriage and Exclusion of a Viable Intrauterine Pregnancy. N Engl J Med 2013;369:1443-51.
3. National Institute for Health and Clinical Excellence. Ectopic pregnancyand miscarriage: diagnosis and initial management in early pregnancy ofectopic pregnancy and miscarriage. NICE Clinical Guideline 126.Manchester (UK): NICE; 2012. Disponible en:https://www.nice.org.uk/guidance/ng126/resources/ectopic-pregnancy-and-miscarriage-diagnosis-and-initial-management-pdf-66141662244037.Retrieved 25 de julio de 2019. (Nivel III)
4.Doubilet PM, BensonCB.Más pruebas contra la fiabilidad del nivel discriminatorio de la gonadotropina coriónica humana.
J Ultrasound Med. 2011Dec;30(12):1637-42. PMID: 22123998
5. Embarazo ectópico tubárico.Boletín de práctica del ACOG nº 193. Colegio Americano de Obstetras y Ginecólogos. Obstet Gynecol 2018;131:e91-103.
6. Barnhart KT, et al. Diferencias en el aumento de la gonadotropina coriónica humana en suero en el embarazo temprano por raza y valor en la presentación. ObstetGynecol. 2016 Sep;128(3):504-11.PMID: 27500326
7..Morse CB, et. Al., Rendimiento de las curvas de gonadotropina coriónica humana en mujeres con riesgo de embarazo ectópico: excepciones a las reglas. Fertil Steril. 2012 Jan;97(1):101-6.e2.PMID:22192138
8. Gonadotropina coriónica humana (hCG) en Elecsys 1010/2010 y Modular AnalyticsE170 Indianápolis,Ind;Roche
Todos los cálculos deben confirmarse antes de su uso. Los resultados sugeridos no sustituyen al juicio clínico. Ni perinatology.com ni ninguna otra parte involucrada en la preparación o publicación de este sitio será responsable de ningún daño especial, consecuente o ejemplar que resulte en todo o en parte del uso de este material por parte de cualquier usuario.