Una descripción del germen de la tuberculosis: Mycobacterium tuberculosis
En 1882, el microbiólogo alemán Robert Koch descubrió la causa de la tuberculosis. Al hacerlo, confirmó que la tuberculosis era una enfermedad que podía transmitirse de una persona a otra. Llamó al agente que había descubierto bacilo tuberculoso. Unos años más tarde se descubrió que la causa de la lepra se asemeja a este bacilo tuberculoso, y los dos se clasificaron juntos en un grupo llamado Mycobacterium.
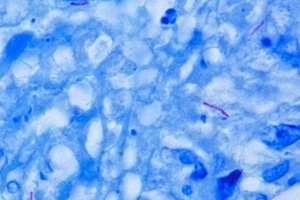
El organismo púrpura con forma de vara es una bacteria de la tuberculosis. Este nombre, que significa «hongo-bacteria», se refiere a la forma del bacilo cuando crece en un laboratorio: cuando se ve a través de un microscopio forma montones de pequeñas varillas con capas protectoras alrededor, y por lo tanto parece un hongo.
El bacilo responsable de la tuberculosis se llama Mycobacterium tuberculosis. Con el avance de los métodos científicos, los investigadores descubrieron que no sólo los seres humanos se infectaban con la tuberculosis, sino que también existía una forma de la tuberculosis que infectaba a las vacas y a otros animales. Este bacilo, que deriva su nombre de la palabra latina que significa «vaca», se denominó Mycobacterium bovis. En las últimas décadas se han descubierto otros subgrupos de micobacterias, que ahora se denominan comúnmente micobacterias distintas de la tuberculosis (MOTT). En Sudáfrica, el 99% de las infecciones de tuberculosis en humanos están causadas por Mycobacterium tuberculosis, aunque un pequeño número de infecciones se deben a Mycobacterium bovis.
Una importante versión «creada por el hombre» de Mycobacterium bovis es la vacuna BCG: a principios del siglo XX los científicos desarrollaron una versión del bacilo llamada Bacillus Calmette-Guérin (BCG) que era mucho menos infecciosa y agresiva. Esta versión se utiliza ahora para vacunar a las personas. Al inyectarlo en el cuerpo, se desencadena una respuesta del sistema inmunitario y se genera una mejor respuesta inmunitaria contra la «verdadera» micobacteria de la tuberculosis, siendo al mismo tiempo lo suficientemente inofensivo como para no causar la infección de la tuberculosis.
La micobacteria de la tuberculosis muere rápidamente por la exposición a la luz solar directa. Si se protege de la luz solar, permanece viva e infecciosa hasta diez semanas (por ejemplo, en la saliva seca). Se trata de un pequeño bacilo que resiste a la mayoría de los desinfectantes y suele permanecer en estado latente. Para sobrevivir, necesita oxígeno: por eso se le llama bacteria aeróbica. Mycobacterium tuberculosis crece lentamente: se reproduce cada 24 a 48 horas. Esto es extremadamente lento para una bacteria. Hay otras bacterias que se reproducen cada 20 minutos.
El bacilo tiene un cuerpo en forma de vara y mide aproximadamente 0,2 milímetros. No se puede ver a simple vista; se necesita un microscopio para detectarlo. El cuerpo del bacilo está rodeado por una pared celular que protege el contenido de la célula contra el entorno exterior. En el interior del bacilo se encuentran los llamados orgánulos, pequeñas microunidades que garantizan que el bacilo pueda crear la energía que necesita para sobrevivir.
En su anatomía, la mycobacterium tuberculosis se parece a muchas otras bacterias, pero tiene características únicas que dificultan su diagnóstico y tratamiento. Su pared celular es extraordinariamente gruesa y compleja. Una sustancia llamada ácido micólico se asienta en la pared celular y protege al bacilo contra la respuesta inmunitaria del organismo. Son estos ácidos micólicos los responsables también de una característica particular de todas las micobacterias, que se utiliza para identificar a Mycobacterium tuberculosis en las pruebas de diagnóstico.
Por lo general, las bacterias se identifican añadiendo agentes colorantes a la superficie de laboratorio en la que crecen. Este proceso se denomina «tinción». Las diferentes bacterias tienen diferentes formas de responder a los agentes de tinción, y esto permite a los científicos diferenciarlas. Debido a su gruesa pared celular con los ácidos micólicos, la mycobacterium tuberculosis no responde muy bien a los agentes de tinción. De hecho, es muy difícil teñir cualquier micobacteria.
Hay una técnica específica para teñir las micobacterias: la tinción de Ziehl-Neelsen, llamada así por los dos médicos alemanes que la describieron por primera vez. Cuando se tiñe con una tinción de Ziehl-Neelsen, los ácidos micólicos toman el color rápidamente y los retienen dentro del bacilo. Bajo el microscopio, el bacilo se ve como una varilla de color rojo brillante, mientras que la superficie en la que crece se colorea de azul.
Todas las bacterias que reaccionan de este modo a una tinción de Ziehl-Neelsen se denominan bacterias acidorresistentes. La técnica de tinción se utiliza para el diagnóstico de la infección por tuberculosis. Una muestra de esputo (la mucosidad que se expulsa de las vías respiratorias inferiores) se tiñe con la tinción de Ziehl-Neelsen. Si se descubren bacterias acidorresistentes, es muy probable que se trate de Mycobacterium tuberculosis. El informe del laboratorio indicará «AFB positivo», lo que significa que se han detectado bacterias acidorresistentes y que el paciente padece tuberculosis.