HCG Doubling Time Calculator
Beta hCG Doubling Time Calculator
Revisione e Javascript di Mark A. Curran, M.D. F.A.C.O.G
Puoi usare il calcolatore qui sotto per calcolare il tempo di raddoppio di due campioni di beta hCG inserendo la data dell’esame del sangue e il corrispondente valore di beta hCG per quel giorno. Se il livello di hCG sta diminuendo, verrà calcolata l’emivita.
Per calcolare il tempo di raddoppio di due campioni di beta hCG:
1. Inserire la data del primo prelievo di sangue e il valore beta HCG per la data del prelievo del campione
2. Inserire la data del secondo prelievo di sangue e il valore beta HCG per la data del prelievo del campione.
L’ultrasonografia è il metodo preferito per verificare la presenza di una gestazione intrauterina vitale. Un sacco gestazionale è di solito visto a 5 settimane, un tuorlo a 5 1∕2 settimane, e un embrione con battito cardiaco a 6 settimane usando l’ecografia transvaginale.
La Society of Radiologists in Ultrasound Multispecialty Panel consiglia che i risultati diagnostici di una gravidanza fallita all’esame ecografico transvaginale includono
- “
- una lunghezza della corona-lunghezza della groppa pari o superiore a 7 mm senza battito cardiaco
- Diametro medio del sacco vitellino pari o superiore a 25 mm senza embrione
- Assenza di un embrione con battito cardiaco 2 settimane o più dopo una scansione che ha mostrato un sacco gestazionale senza sacco vitellino
- Assenza di embrione con battito cardiaco 11 giorni o più dopo una scansione che ha mostrato un Il National Institute for Health and Clinical Excellence raccomanda: “Se si sospetta un fallimento della gravidanza, cercare un secondo parere sulla vitalità della gravidanza e/o eseguire una seconda scansione un minimo di 7 giorni dopo il primo esame ecografico prima di fare una diagnosi.”
Se una donna ha un test di gravidanza positivo nelle urine o nel siero e non si vede una gravidanza intrauterina o ectopica all’ecografia transvaginale, si considera che abbia una gravidanza di sede sconosciuta, che può essere una gravidanza intrauterina vitale precoce, una gravidanza intrauterina non vitale o una gravidanza ectopica.Il valore di hCG al di sopra del quale un sacco gestazionale intrauterino dovrebbe essere visto per la prima volta suultrasonografia in una gravidanza normale è chiamato il livello discriminatorio di hCG.
In presenza di un utero vuoto la probabilità di una gravidanza vitale diminuisce man mano che il livello di hCG aumenta. Per esempio, si stima che a livelli di hCG da 2000 a 3000 mIU per millilitro, il 2% delle gravidanze sarà vitale, il 65% sarà non vitale e il 33% sarà ectopica. Con un livello di hCG superiore a 3000 mIU per millilitro, lo 0,5% delle gravidanze saranno vitali, il 66,3% non vitali e il 33,2% ectopiche. Tuttavia, un parto singolare vivo può ancora verificarsi anche con livelli di hCG superiori a 4000 mIU/mL e nessun risultato ecografico all’esame iniziale. Il livello discriminante di hCG ha una grande variabilità dovuta alle tecniche di dosaggio di hCG, alla qualità dell’ecografia e all’esperienza dell’operatore. Inoltre, le gestazioni multiple avranno livelli di hCG considerevolmente più alti della gestazione singleton prima che i risultati ecografici diventino visibili. Anche se vari livelli discriminatori di hCG sono stati utilizzati per valutare il rischio di gravidanza ectopica, non esiste un livello di hCG stabilito che sia diagnostico di una gravidanza ectopica.
La misurazione delle beta hCG sieriche ogni 48 ore può essere utilizzata per aiutare a determinare la vitalità delle gravidanze intrauterine precoci e per aiutare la gestione delle gravidanze di sede sconosciuta in pazienti emodinamicamente stabili. “Il tasso di aumento previsto è del 49% per un livello iniziale di hCG inferiore a 1.500 mIU/mL, del 40% per un livello iniziale di hCG di 1.500-3.000 mIU/mL e del 33% per un livello iniziale di hCG superiore a 3.000 mIU/mL” .
Morse e collaboratori (2012) della University of Pennsylvania School of Medicine raccomandano che il livello di beta hCG per una gravidanza intrauterina riuscita dovrebbe aumentare almeno del 35% in due giorni. Un tasso di aumento più lento suggerisce un possibile aborto spontaneo o una gravidanza ectopica. Per le donne che stanno avendo un aborto spontaneo la beta hCG dovrebbe scendere del 36 – 47% in due giorni. Una caduta più lenta di questa è suggestiva di una gravidanza ectopica. Circa il 21% delle gravidanze ectopiche (gravidanze impiantate al di fuori dell’utero) hanno un aumento di hCG simile a una gravidanza intrauterina e l’8% delle gravidanze ectopiche hanno una caduta di hCG simile a un aborto spontaneo. Morse e colleghi concludono che i valori di hCG seriali dovrebbero essere usati in combinazione con il giudizio clinico, la valutazione dei sintomi e la ripetizione dell’ecografia secondo necessità.
Gamma di riferimento per la beta hCG (usando l’analizzatore Roche Cobas®) durante la prima metà della gravidanza sono mostrati qui sotto/font>
Settimana di Gestazione Beta Gonaotropina Corionica Umana (mIU/mL) 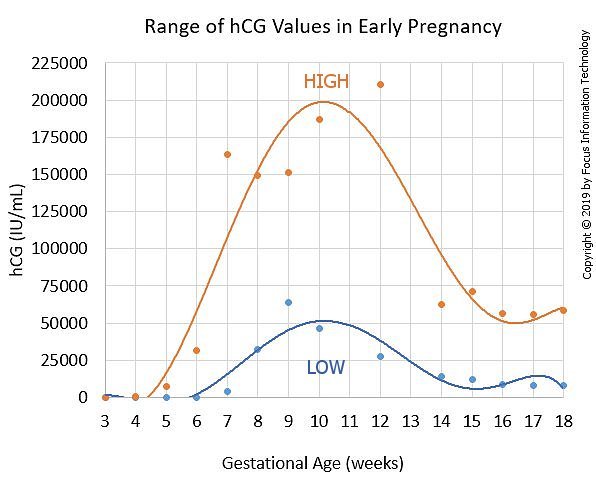
Clicca qui per visualizzare il grafico in una nuova finestra3 6 – 71 4 10 – 750 5 217 – 7138 6 158 – 31795 7 3697 – 163563 8 32065 – 149571 9 63803 – 151410 10 46509 – 186977 12 27832 – 210612 14 13950 – 62530 15 12039 – 70971 16 9040 – 56451 17 8175 – 55868 18 8099 – 58176
1.Perdita precoce della gravidanza.ACOG Practice Bulletin No. 200. American College of Obstetricians and Gynecologists. Obstet Gynecol 2018;132:e197-207.
2. Doubilet PM, Benson CB, Bourne T, Blaivas M, Barnhart KT, Benacerraf BR, et al. Criteri diagnostici per la gravidanza non vitale all’inizio del primo trimestre. Society of Radiologists in Ultrasound Multispecialty Panel on Early First Trimester Diagnosis of Miscarriage and Exclusion of a Viable Intrauterine Pregnancy. N Engl J Med 2013;369:1443-51.
3. National Institute for Health and Clinical Excellence. Gravidanza ectopica e aborto spontaneo: diagnosi e gestione iniziale in gravidanza precoce gravidanza ectopica e aborto spontaneo. NICE Clinical Guideline 126.Manchester (UK): NICE; 2012. Availableat:https://www.nice.org.uk/guidance/ng126/resources/ectopic-pregnancy-and-miscarriage-diagnosis-and-initial-management-pdf-66141662244037.Retrieved 25 luglio 2019. (Livello III)
4.Doubilet PM, BensonCB.Further evidence against the reliability of the human chorionicgonadotropin discrimination level.
J Ultrasound Med. 2011Dec;30(12):1637-42. PMID: 22123998
5. Gravidanza tubarica ectopica.ACOG Practice Bulletin No. 193. American College of Obstetricians andGynecologists. Obstet Gynecol 2018;131:e91-103.
6. Barnhart KT, et al. Differenze nel siero Human Chorionic GonadotropinRise in Early Pregnancy da razza e valore alla presentazione. ObstetGynecol. 2016 Sep;128(3):504-11.PMID: 27500326
7..Morse CB, et. Al., Performance delle curve di gonadotropina corionica umana in donne a rischio di gravidanza ectopica: eccezioni alle regole. Fertil Steril. 2012 Jan;97(1):101-6.e2.PMID:22192138
8. Gonadotropina corionica umana (hCG) su Elecsys 1010/2010 e Modular AnalyticsE170 Indianapolis,Ind;RocheTutti i calcoli devono essere confermati prima dell’uso. I risultati suggeriti non sostituiscono il giudizio clinico. Né perinatology.com né qualsiasi altra parte coinvolta nella preparazione o pubblicazione di questo sito sarà responsabile per qualsiasi danno speciale, consequenziale o esemplare risultante in tutto o in parte dall’uso di qualsiasi utente o dall’aver fatto affidamento su questo materiale.