Labral Tear
Oorspronkelijke redactie – Bilitis Crokaert in het kader van het Vrije Universiteit Brussel Project.
Top Contributors – Bilitis Crokaert, Kim Jackson, Daphne Jackson, Evan Thomas and Anas Mohamed
Definition/Description
Een acetabulaire labrumscheur kan pijn veroorzaken als het labrum gescheurd, gerafeld of beschadigd is. Labrumscheuren veroorzaken liespijn of pijn aan de voorkant van de heup, en minder vaak pijn in de bil. Men denkt dat deze mechanisch geïnduceerde pathologie het gevolg is van overmatige krachten op het heupgewricht. Een scheur kan bijvoorbeeld het acetabulaire contactgebied verkleinen en de spanning verhogen, wat zou resulteren in articulaire schade en het heupgewricht zou destabiliseren.
Labrale scheuren kunnen verder worden geclassificeerd als:
- Anterieure labrumscheuren – de pijn zal over het algemeen consistenter zijn en bevindt zich aan de anterieure heup (anterosuperior kwadrant) of aan de lies. Ze komen vaak voor bij personen in Europese landen en de Verenigde Staten.
- Posterior labral tears – bevinden zich in de laterale regio of diep in de posterieure bil. Ze komen minder vaak voor bij personen in Europese landen en de Verenigde Staten, maar vaker bij personen uit Japan.
Clinisch relevante anatomie
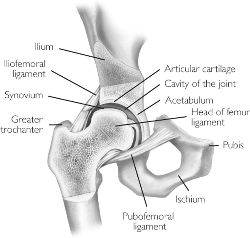
Het acetabulaire labrum is een vezelig-kraakbeenachtige rand, die de omtrek van het acetabulum omvat. Het helpt de kop van het dijbeen binnen het acetabulum te houden, en varieert sterk in vorm en dikte.
Het labrum heeft drie oppervlakken:
- inwendig articulair oppervlak – grenst aan het gewricht (avasculair)
- uitwendig articulair oppervlak – contact met het gewrichtskapsel (vasculair)
- basaal oppervlak – zit vast aan het acetabulumbot en de ligamenten.
De dwarse ligamenten omsluiten de heup en helpen deze op zijn plaats te houden tijdens het bewegen.
Aan de voorzijde is het labrum driehoekig in de radiale doorsnede. Aan de achterzijde is het labrum vierkant van vorm, maar met een afgerond distaal oppervlak.
De functies van het acetabulair labrum zijn:
- gewrichtsstabiliteit
- gevoelige schokdemper
- gewrichtssmeerder
- drukverdeler
- vermindering van de contactspanning tussen het acetabulum en het femurkraakbeen
Epidemiologie/Etiologie
In studies bij patiënten met een labrumscheur hebben onderzoekers het letsel aan verschillende oorzaken toegeschreven:
- Direct trauma – bijv. auto-ongelukken, vallen met of zonder heupontwrichting, uitglijden
- Sportactiviteiten die frequente externe rotaties of hyperextensie vereisen – bijv. ballet, voetbal en hockey, rennen en sprinten
- Specifieke bewegingen waaronder torsie- of draaibewegingen, hyper abductie, hyper extensie, en hyper extensie met laterale rotatie
De aandoening is niet leeftijdsgebonden. De gerapporteerde leeftijd van mensen met heuppijn en een labrumscheur varieert van 8 tot 75 jaar oud.
Structurele risicofactoren voor de aandoening zijn onder meer:
- Acetabulaire dysplasie
- Degeneratie
- Capsulaire laxiteit en hypermobiliteit van de heup
- Femeroacetabulair impingement (FAI) (Byrd en Jones 2003, Wenger et al. 2004)
Karakteristieken/Klinische presentatie
- Sekse – Komt bij beide geslachten met dezelfde frequentie voor
- Symptomen – Een constante doffe pijn met perioden van scherpe pijn die verergert tijdens activiteit. Lopen, draaien, langdurig zitten en schokkende activiteiten verergeren de symptomen. Sommige patiënten beschrijven nachtelijke pijn. De symptomen kunnen lang aanhouden, met een gemiddelde van meer dan twee jaar.
- Mechanische symptomen – Er zijn verschillende mechanische symptomen gerapporteerd, waaronder klikken (het vaakst), blokkeren of vastgrijpen, of afgeven. De betekenis van deze symptomen is twijfelachtig.
- Bereik van beweging:
- Deze specifieke manoeuvres kunnen pijn in de lies veroorzaken:
- Flexie, adductie en interne rotatie (FADDIR TEST)van het heupgewricht houden verband met anterieure superieure scheuren
- Passieve hyperextensie, abductie, en externe rotatie zijn gerelateerd aan posterieure scheuren
- Deze specifieke manoeuvres kunnen pijn in de lies veroorzaken:
Differentiële diagnose
De differentiële diagnose van labrumscheuren kan de volgende diagnoses omvatten:
- Atletische pubalgie
- Snapping_Hip
- Septische (Infectieuze) Artritis
- Piriformis syndroom
- Contusie
- Strain
- Osteitis pubis
- Trochanter Bursitis
- Avasculaire necrose van de femurkop
- Fractuur
- Dislocatie
- Inginale of femorale hernia
- Legg-Calve Perthes disease
- Slipped Capital Femoral Epiphysis
- Referred Pain from the lumbosacral and sacroiliac areas
- Tumor
Conservative Management
Inclusief relatieve rust, ontstekingsremmende medicatie, en pijnstillers indien nodig. Gecombineerd met een 10-12 weken intensief fysiotherapie programma. De pijn van de patiënt kan in deze periode afnemen, maar het is mogelijk dat de pijn terugkeert zodra de patiënt zijn normale activiteiten hervat. Wanneer conservatieve behandeling de symptomen van de patiënt niet onder controle krijgt, kan chirurgisch ingrijpen worden overwogen.
Uitkomstmaten
- Lower Extremity Functional Scale (LEFS)
- International Hip Outcome Tool (iHOT)
Zie Uitkomstmaten Databank voor meer
Onderzoek
Lichamelijk Onderzoek
De test wordt als positief beschouwd als een of meer van deze symptomen tijdens de test worden gereproduceerd: Klikken, klappen, of pijn in de liesstreek.
- Impingement test – Het heupgewricht wordt passief gebogen tot 90°, inwendig geroteerd, en adductief gedraaid (zie video hieronder).
- FABER-test – De onderste extremiteit wordt passief in een vierhoekige positie geplaatst en er wordt lichte druk uitgeoefend op de mediale zijde van de knie. (Positief in 7 van 18 gevallen)
- Resisted straight leg raise test – De heup van de patiënt wordt 30° gebogen met de knie in extensie en er wordt een neerwaartse druk uitgeoefend.(Positief in 1 van 18 gevallen)
- McCarthy sign/Thomas Test (heupflexie naar extensie manoeuvre) – Met de patiënt in rugligging, buigt de proefpersoon beide heupen volledig. De onderzoeker strekt langzaam/passief de onderste ledematen van de proefpersoon en beweegt de heupen in externe rotatie. De test wordt herhaald, maar met de heup in interne rotatie.
- Internal rotation load/grind test – Met de patiënt in rugligging, buigt de onderzoeker passief de heup van de patiënt tot 100°, en roteert dan de heup van de patiënt van interne rotatie naar externe rotatie terwijl hij langs de as van het femur door de knie duwt om ‘grind’ te ontlokken (zie video hieronder).
- Fitzgerald Test – Voor beoordeling van het labrum anterior. De heup van de patiënt wordt acuut gebogen en vervolgens gestrekt terwijl hij inwendig geroteerd is en in volledige abductie.
- Patrick test – Voor de beoordeling van het labrum posterior. De heup van de patiënt wordt gebogen en vervolgens gestrekt terwijl hij in abductie en externe rotatie is.
Diagnostische tests
- MRA (magnetische resonantie artografie) – Levert het beste resultaat op, aangezien een intra-articulaire of systemische infusie van gadolinium nodig is om de details te verkrijgen die nodig zijn om het labrum te bestuderen. Het principe van de procedure berust op capsulaire distensie. Het labrum wordt met contrast omlijnd en eventueel aanwezige scheuren worden opgevuld. MRA heeft beperkingen wat betreft de gevoeligheid voor het diagnosticeren van acetabulaire labrum- en articulaire kraakbeenafwijkingen, het is ook bewezen dat MRA minder effectief kan zijn in het identificeren van posterieure en laterale scheuren.
- Diagnostische beeldgeleide intra-articulaire heupinjecties – Kunnen ook nuttig zijn bij de diagnose van labrale scheuren.
- Heupartroscopie – Wordt gebruikt als diagnostische gouden standaard voor ALT en wordt gebruikt als therapeutisch middel.
Medische behandeling
Arthroscopie
Repair van de acetabulaire labrumlaesie kan zowel in rugligging als in laterale positie worden uitgevoerd. In rugligging wordt een standfractuurtafel gebruikt met een oversized perinal post om tractie toe te passen. De aangedane heup wordt in lichte extensie/adductie geplaatst om toegang tot het gewricht mogelijk te maken. Tijdens de tractie is het belangrijk dat er een minimale druk is in het perineale gebied om neurologische complicaties te vermijden. De procedure is onder geleide van fluoroscopie. Als de distractie is verkregen wordt een 14 of een 16 gauge spinale naald in het gewricht ingebracht om de vacuümafsluiting te verbreken en verdere distractie mogelijk te maken. Er worden drie portalen gebruikt (het anterolaterale, het anterieure en het distale laterale accessoire).
Voor reparatie van een losgemaakt labrum worden de randen van de scheur afgetekend en worden hechtankers bovenop de acetabulaire rand in het gebied van de loslating geplaatst. Als de scheur in het labrum een veilige buitenrand heeft en nog aan het acetabulum vastzit, kan een hechting in het midden van de scheur worden gebruikt om vast te zetten.
Fysiotherapeutische behandeling
Bewegingen die stress in het gebied veroorzaken, moeten worden vermeden. Het revalidatieprotocol na een acetabulumlabraal debridement of -reparatie is onderverdeeld in vier fasen.
Fase 1 – Initiële oefeningen (week 1-4)
De primaire doelen na een acetabulumlabrale debridement of -reparatie zijn het minimaliseren van de pijn en de ontsteking, en het initiëren van vroege bewegingsoefeningen. Deze fase bestaat aanvankelijk uit isometrische contractie-oefeningen voor de heupadductoren, -abductoren, dwarse buikspieren en strekspieren. Na een labrumdebridement kan worden begonnen met gesloten-ketenactiviteiten zoals een lage leg press of shuttle met beperkte weerstand.
Het gewichtdragend protocol na een debridement is 50% gedurende 7 tot 10 dagen, en niet-gewichtdragend of op de tenen dragend gedurende 3 tot 6 weken in geval van een labral repair. Onnodige hypomobiliteit zal de vooruitgang in toekomstige fasen beperken, dus is het belangrijk ervoor te zorgen dat de patiënt tijdens deze fase voldoende mobiliteit en bereik behoudt.
Behandelingsmodaliteiten:
- Aquatische therapie is een geschikte behandelingsmethode – beweging in het water zorgt voor verbetering van het looppatroon doordat de juiste belasting op het gewricht kan worden uitgeoefend zonder onnodige belasting van het genezende weefsel. De patiënt kan bijvoorbeeld licht joggen in het water met behulp van een drijfapparaat. Het is belangrijk om te weten dat de patiënt bereik van de beweging voorzorgsmaatregelen, omdat deze kunnen variëren bij debridement of reparatie.
- Manuele therapie voor pijnvermindering en verbetering van de gewrichtsmobiliteit en proprioceptie. Overwegingen zijn onder meer zachte mobilisaties van het heupgewricht, contract-relax-stretching voor interne en externe rotatie, distractie van de lange as en beoordeling van de lumbo-sacrale mobiliteit.
- Cryotherapie
- Adequate pijnbestrijding door middel van medicatie.
- Zachte stretching van heupspiergroepen waaronder piriformis, psoas, quadriceps, hamstring spieren met passieve range of motion.
- Stationaire fiets zonder weerstand, met zithoogte die de heup beperkt tot minder dan 90°
- Oefeningen zoals: waterlopen, piriformis stretch, enkelpompen.
Om door te gaan naar fase 2, moet de ROM groter of gelijk zijn aan 75%.
Fase 2 – Intermediaire oefeningen (week 5-7)
Het doel van deze fase is om de ROM en de flexibiliteit van de weke delen te blijven verbeteren. Manuele therapie moet doorgaan met mobilisatie die agressiever is, passieve ROM oefeningen moeten agressiever worden naar behoefte, voor externe- en interne rotatie.
- Flexibiliteitsoefeningen waarbij de piriformis, adductorgroep, psoas/rectus femoris betrokken zijn, moeten worden voortgezet
- Stationaire fiets met weerstand
- Sidesteppen met een abductorband voor weerstand
- Kernversterking zoals bridging
- Niet-competitief zwemmen
- Oefeningen zoals wall sits met abductorband, twee benen bridging
Om door te gaan naar de derde fase is het belangrijk dat de patiënt een normaal looppatroon heeft zonder Trendelenburgteken. De patiënt moet een symmetrische en passieve ROM-meting hebben met minimale pijnklachten.
Fase 3 – Gevorderde oefeningen (week 8-12)
- Manuele therapie moet zo nodig worden uitgevoerd
- Flexibiliteits- en passieve ROM-interventies moeten iets agressiever worden als de beperkingen aanhouden (als de patiënt zijn volledige ROM of flexibiliteit heeft bereikt, moet worden begonnen met terminale stretches)
- Versterkende oefeningen: walking lunges, lunges met romprotaties, resistend sportcord, voorwaarts/achterwaarts lopen, plyometrisch begrenzen in het water.
- Oefeningen zoals core ball stabilisatie, golf progressie, lunges
Om door te gaan naar de vierde fases is het belangrijk dat er symmetrische ROM en flexibiliteit is van de psoas en piriformis.
Fase 4 – sportspecifieke training (week 12-*)
In deze fase is het belangrijk om veilig en effectief terug te keren naar competitie of het vorige activiteitenniveau. Manuele therapie, flexibiliteits- en ROM-oefeningen kunnen worden voortgezet.
Het is belangrijk dat de patiënt een goed spieruithoudingsvermogen heeft, een goede excentrische spiercontrole en het vermogen om kracht te genereren.
De patiënt kan sportspecifieke oefeningen krijgen en moet in staat zijn een goede neuromusculaire controle van de onderste extremiteit te laten zien tijdens de activiteiten.
Oefeningen zoals: sportspecifieke drills, functionele testen
Key Research
- Greaves LL, et al. Effect of acetabular labral tears, repair and resection on hip cartilage strain: a 7T MR study. J Biomech. 2010 Mar 22;43(5):858-63. doi: 10.1016/j.jbiomech.2009.11.016. http://www.jbiomech.com/article/S0021-9290(09)00652-6/abstract (geraadpleegd op 27 januari 2014)
- Springer BA, et al. Acetabular labral tears: diagnostic accuracy of clinical examination by a physical therapist, orthopaedic surgeon, and orthopaedic residents. N Am J Sports Phys Ther. 2009 Feb;4(1):38-45. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2953315/pdf/najspt-04-038.pdf (geraadpleegd op 27 januari 2014).
- Nishii T, et al. Acetabular labral tears: contrast-enhanced MR imaging under continuous leg traction. Skelet Radiol. 1996 May;25(4):349-56.
Presentaties
- 1.0 1.1 1.2 Groh MM, Herrera J. A comprehensive review of labral tears. Curr Rev Musculoskelet Med 2009 Jun;2(2):105-17.
- 2.0 2.1 Lewis CL, Sahrmann SA. Acetabulaire Labrumscheuren. Phys Ther 2006;86:110-121.
- 3.0 3.1 3.2 McCarthy JC, Noble PC, Schuck MR, et al. The Otto E. Aufranc Award: the role of labral lesions to development of early degenerative hip disease. Clin Orthop 2001;393:25-37.
- O’Leary JA, Berend K, Vail TP. De relatie tussen diagnose en resultaat bij artroscopie van de heup. Arthroscopie 2001;17:181-188.
- 5.0 5.1 5.2 Byrd JW. Labral lesions: an elusive source of hip pain case reports and literature review. Arthroscopy 1996;12:603-612.
- Binningsley D. Scheur van het acetabulaire labrum bij een topatleet. Br J SportsMed 2003;37:84-88.
- 7.0 7.1 Hase T, Ueo T. Acetabularlabral tear: arthroscopic diagnosis and treatment.Arthroscopy 1999;15:138 -141.
- 8.0 8.1 Klaue K, Durnin CW, Ganz R. The acetabular rim syndrome: a clinical presentation of dysplasia of the hip. J Bone Joint Surg Br 1991;73:423- 429.
- 9.0 9.1 Narvani AA, Tsiridis E, Tai CC, Thomas P. Acetabular labrum and its tears. Br J Sports Med 2003;37:207-211.
- Lovell G. The diagnosis of chronic lies pain in athletes; a review of 189 cases. Aust J Sci Med Sport 1995;27:76-9
- Martin RL, Enseki KR, Draovitch P, et al. Acetabular labral tears of the hip: examination and diagnostic challenges. J Orthop Sports Phys Ther 2006;36:503-15.
- Dorrell JH, Catterall A. A torn acetabular labrum. J Bone Joint Surg 1986;68:400-3.
- Fitzgerald RH. Acetabulaire labrum scheuren. Diagnose en behandeling. Clin Orthop Relat Res 1995 Feb;(311):60-8.
- Leunig M, Werlen S, Ungersbock A, et al. Evaluation of the acetabulum labrum by MR arthrograpy. J Bone Joint Surg Br 1997;79:230-4
- Farjo LA, Glick JM, Sampson TG. Heupartroscopie voor acetabulaire labrumscheuren. Arthroscopy 1999;15:132-137.
- Leibold M, Huijbregts P, Jensen R. Concurrent criterion-related validity of physical examination tests for hip labral lesions: a systematic review. J Manual Manip Ther 2008;16:24-41
- Schmerl M, Pollard H, Hoskins W. Labral injuries of the hip: a review of diagnosis and management. J Manipulative Physiol Ther 2005 Oct;28(8):632.
- 18.0 18.1 Troelsen A, Mechlenburg I, Gelineck J, Bolvig L, Jacobsen S, Søballe K. What is the role of clinical tests and ultrasound in acetabular labral tear diagnostics? Acta Orthop 2009 Jun;80(3):314-8.
- Springer BA, Gill NW, Freedman BA, Ross AE, Javernick MA, Murphy KP. Acetabular labral tears: diagnostic accuracy of clinical examination by a physical therapist, orthopaedic surgeon and orthopaedic residents. N Am J Sports Phys Ther 2009;4(1):38-45.
- 20.0 20.1 Garrison C, Osler MT, Singleton SB. Revalidatie na arthroscopie van een acetabulaire labrumscheur. N Am J Sports Phys Ther 2007;2(4):241-250