JOP. Journal of the Pancreas
Keywords
Cetoacidose diabética; Hiperlipidemias; Hipertrigliceridemia
INTRODUÇÃO
Cetoacidose diabética é uma complicação aguda da diabetes mellitus com risco de vida. Até 30% dos doentes, com diabetes recentemente diagnosticada, apresentam cetoacidose diabética no início. A cetoacidose diabética é definida pela tríade de hiperglicemia (glicemia superior a 13,9 mmol/L/ (ou seja, 250 mg/dL), cetonemia/cetonúria, e acidemia (pH igual ou inferior a, 7,3 e bicarbonato sérico igual ou inferior a, 15 mmol/L) . Um ligeiro aumento nas concentrações séricas de lípidos é uma característica comum da diabetes não controlada e não tratada, mas a hiperlipidemia significativa é subreportada nas crianças. É frequentemente negligenciada na cetoacidose diabética. Relatamos uma rapariga de 2 anos com um novo tipo de diabetes mellitus tipo 1, que apresentava cetoacidose diabética grave e hiperlipidemia grave.
RELATÓRIO DE CASO
Uma rapariga afro-americana de 2 anos anteriormente saudável apresentou vómitos e dores abdominais durante 2 dias. Ela não tinha febre, tosse ou diarreia. Os seus pais também descreveram micção frequente e aumento da sede associada à perda de peso, apesar do bom apetite, durante os últimos três meses. A história médica passada não era notável e a história familiar era negativa para diabetes.
Na chegada ao departamento de emergência, ela estava a vomitar, severamente desidratada e tinha respiração rápida, mas superficial (hiperventilando com a respiração de Kussmaul) com cheiro a acetona. O seu exame físico incluiu uma frequência cardíaca de 146 batimentos/min, tensão arterial de 100/66 mmHg, frequência respiratória de 26 respirações/min, e temperatura de 37,7 °C (99,8 °F). Os seus parâmetros de crescimento (Figura 1) foram os seguintes: peso 11,8 kg (10-25º percentil) e comprimento 86 cm (5º percentil). As suas membranas mucosas estavam secas e a recarga capilar foi superior a 5 segundos. O seu cabelo estava pálido e esparso. O tórax era claro para auscultação com sons respiratórios bilaterais. O seu abdómen era macio mas tenro. Não havia hepatoesplenomegalia ou massas palpáveis. O resto do seu exame não foi notável.

p>Figure 1. Gráfico de crescimento mostrando um fracasso no ganho de peso e melhoria após a gestão.
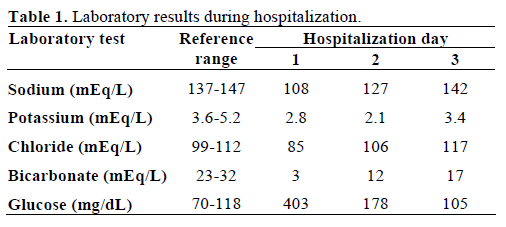
Blood desenhado para o trabalho mostrou aparência leitosa (lipémica) (Figura 2). A química sérica mostrou valores anormais de glicemia (22,4 mmol/L, intervalo de referência 3,8-6,5 mmol/L; 403 mg/dL, intervalo de referência 70-118 mg/dL), sódio (108 mEq/L, intervalo de referência 137-147 mEq/L), potássio (2,8 mEq/L, intervalo de referência 3.6-5,2 mEq/L), cloreto (85 mEq/L, intervalo de referência 99-112 mEq/L), bicarbonato (3 mEq/L, intervalo de referência 23-32 mEq/L), e creatinina sérica (760,2 μmol/L, intervalo de referência 53,0-114,9 μmol/L; 8,6 mg/dL, intervalo de referência 0,6-1,3 mg/dL). Por outro lado, o nitrogénio ureico no sangue era normal (4,3 mmol/L, intervalo de referência 2,4-6,4 mmol/L; 12 mg/dL, intervalo de referência 7-18 mg/dL). O gás sanguíneo inicial mostrou pH 6,89 (intervalo de referência 7,32-7,42) e um défice de base de 29 mmol/L (intervalo de referência -3,3-1,2 mmol/L). As acetonas séricas eram moderadas e a osmolalidade sérica medida era de 287 mosm/kg (intervalo de referência 277-302 mosm/kg). O nível sérico de triglicéridos era de 19,4 mmol/L (intervalo de referência 0,39-1,24 mmol/L; 1,721 mg/dL, intervalo de referência 35-110 mg/dL) e o colesterol total era de 25,8 mmol/L (intervalo de referência 0-5,1 mmol/L; 1,001 mg/dL, intervalo de referência 0-200 mg/dL). A sua urinálise mostrou uma gravidade específica de 1,027 (intervalo de referência 1,005-1,035), +3 cetonas e glucose. A amilase sérica e a lipase estavam normais. A hemoglobina glicosilada inicial era de 24,9% (intervalo de referência 0-5,7%). O anticorpo anti-glutâmico decarboxilase ácida (GAD65) era positivo mas a célula de ilhotas e os auto-anticorpos de insulina eram negativos. Os testes de função tiroideia foram normais.

Figure 2. Aspecto lipémico da amostra de sangue.
Avalia-se a presença de xantomas e lipemia retinal, ambos ausentes. Foi admitida na unidade de cuidados intensivos e tratada com fluido intravenoso (reanimação volêmica) e infusão de insulina de acordo com o protocolo padrão de cetoacidose diabética. A hiperlipidemia melhorou com a resolução da cetoacidose diabética e os electrólitos séricos voltaram ao normal. Os valores laboratoriais, durante o curso hospitalar, encontram-se nas Tabelas 1 e 2. Teve alta 9 dias após a hospitalização. Foi seguida na nossa clínica endócrina e o seu perfil lipídico permaneceu normal.
 br>>
br>>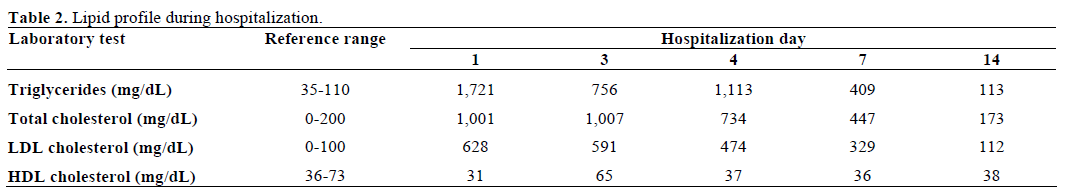 Tabela
Tabela
DISCUSSÃO
Cetoacidose diabética ocorre geralmente em doentes não conformes com diabetes. Também pode ocorrer em pacientes com diabetes de início novo que têm uma deficiência absoluta de insulina. A insulina não só afecta o metabolismo da glicose, mas também o metabolismo proteico e lipídico. O desarranjo do metabolismo lipídico na diabetes mellitus é conhecido há muitos anos. A insulina inibe a lipólise, diminuindo o fornecimento de ácidos gordos livres ao fígado para a cetogénese. Também aumenta a eliminação dos triglicéridos ricos em quilómeros da circulação através da estimulação da lipoproteína lipase, uma enzima extracelular presente na parede capilar da maioria dos tecidos, predominantemente tecido adiposo, músculo cardíaco e esquelético. A lipoproteína lipase decompõe os triglicéridos em monoglicéridos, ácido gordo e glicerol. Os ácidos gordos gerados são então absorvidos pelo tecido muscular e adiposo, no qual são oxidados ou armazenados. Os restos de quilomicrons são absorvidos pelo fígado onde os lisossomas degradam a apolipoproteína e o éster de colesterol em colesterol, ácido gordo e aminoácido. O fígado, por sua vez, produz lipoproteínas de densidade muito baixa (VLDL) compostas de triglicéridos e transporta-as do fígado para tecidos periféricos onde os triglicéridos são degradados pela lipoproteína lipase. Este efeito específico dos tecidos da insulina na lipoproteína lipase resulta no desvio dos triglicéridos para o tecido adiposo para armazenamento .
Situações hipoinsulinémicas, tais como diabetes mellitus descontrolada, a mobilização de gordura é grandemente aumentada e a sua depuração diminuída resultando num excesso de ácidos gordos livres para o fígado. Este aumento da lipólise e diminuição da utilização e excreção resulta em hiperlipidemia em doentes com deficiência de insulina. Os doentes recém-diagnosticados com diabetes mellitus tipo 1, apresentando cetoacidose diabética, têm uma deficiência absoluta de insulina que pode resultar em hiperlipidemia grave, tal como se verifica no nosso doente. O reconhecimento desta associação é importante, pois a hipertrigliceridemia grave pode complicar a cetoacidose diabética através do desenvolvimento de pancreatite, o que pode aumentar a morbilidade e a mortalidade. Como a taxa de mortalidade é maior em crianças com menos de 5 anos de idade que apresentam cetoacidose diabética, pode ser prudente rastreá-las para a hiperlipidemia e, se presentes, para a pancreatite.
O nível de triglicéridos extremamente anormal pode sugerir a presença de deficiência de LPL (hiperlipidemia tipo 1) ou deficiência de apolipoproteína C II, especialmente se as anomalias lipídicas persistirem após a resolução da cetoacidose diabética e controlo da diabetes, e podem ser necessários estudos genéticos para confirmar ou excluir o diagnóstico .
Similiarmente no nosso paciente a creatinina sérica foi significativamente elevada na apresentação mas voltou ao normal após a correcção da desidratação e acidose. Assumimos que a desidratação grave pode ter sido a causa de descompensação renal aguda.
CONCLUSÃO
Série de hiperlipidemia causadora de lipemia em doentes com cetoacidose diabética raramente relatada em crianças com menos de 3 anos de idade. O risco de mortalidade na cetoacidose diabética grave é muito mais elevado em crianças muito pequenas. A cetoacidose diabética associada à hipertrigliceridemia, tal como observada no nosso doente, pode aumentar ainda mais este risco. A identificação precoce de diabetes mellitus tipo 1 através do reconhecimento de sintomas e sinais, tais como poliúria, polidipsia, incapacidade de ganhar peso apesar do aumento do apetite, pode prevenir uma morbilidade e mortalidade graves. Sugerimos que o nível lipídico deve ser monitorizado em crianças independentemente da idade, quando apresentadas com diabetes mal controlada ou cetoacidose diabética.
Conflito de interesse
Os autores não têm potencial conflito de interesses
- Rewers A, Klingensmith G, Davis C, et al. Presença de diabeticketoacidose no diagnóstico de diabetes mellitus na juventude: a Pesquisa de Diabetes no Estudo da Juventude. Pediatria. Maio de 2008;121(5):e1258-66.
- Rewers A, Chase HP, Mackenzie T, et al. Preditores de complicações agudas em crianças com diabetes tipo 1. JAMA. May 152002;287(19):2511-2518.
- Trachtenbarg DE. Cetoacidose diabética. Am Fam Physician.2005;71:1705-1714.
- Potter JL, Stone RT. Hiperlipidemia maciça na cetoacidose diabética. A importância clínica do reconhecimento laboratorial. ClinPediatr (Phila). 1975;14:412-413.
- Nyamugunduru G, Roper H. Um caso difícil. Diabete de início da infância dependente de insulina com hiperlipidemia grave.BMJ. 1997;314(7073):62-65.
- Farese RV Jr; Yost TJ; Eckel RH. Tissue-specific regulation oflipoprotein lipase activity by insulin/glucose in normal-weighthumans. Metabolismo 1991;40:214-216.
- Koul PB, Sussmane JB. Emergências hiperglicémicas metabólicas com pancreatite aguda numa criança com diabetes mellitus insulino-dependente conhecido. Eur J Med. Emerg. 2005 ;12:309-311.
- Karagianni C, Stabouli S, Roumeliotou K, Traeger-Synodinos J,Kavazarakis E, Gourgiotis D, et al. Grave cetoacidose indiabética hipertrigliceridemia: estudo clínico e genético. Diabet Med.2004;21:380-382.
li> Smith CP, Firth D, Bennett S, et al. Ketoacidose ocorrendo em crianças diabéticas diagnosticadas e estabelecidas. ActaPaediatr.Maio 1998;87(5):537-541.
li> Hsu JH, Wu JR, Chao MC, Dai ZK, Chiou SS, Chen BH. Pancreatite severa e hiperlipidémica associada à diabetes. ActaPaediatr.2006;95:378-379.
li> Shenoy SD, Cody D, Rickett AB, Swift PG. Acute pancreatitisand its association with diabetes mellitus in children. J PediatrEndocrinolMetab. 2004;17:1667-1670.li> Nair S, Pitchumoni CS. Cetoacidose diabética, hiperlipidemia, e pancreatite aguda: o triângulo enigmático. Am J Gastroenterol.1997;92:1560-1561.