Lesão lateral do ligamento colateral do joelho
Editores originais – Wouter Claesen
Top Contributors – Abbey Wright, Heleen Van Cleynenbreugel, Beverly Klinger, Kim Jackson e Darrell Blommaert
Página única Proprietário – BeverlyKlinger como parte do One Page Project
Definição/Descrição
O ligamento colateral lateral (LCL) ou ligamento colateral fibular, é um dos principais estabilizadores da articulação do joelho com o objectivo principal de prevenir o excesso de varo e a rotação posterior-lateral do joelho. Embora menos frequente que outras lesões ligamentares, uma lesão no ligamento colateral lateral (LCL) do joelho é mais comumente observada após um golpe de alta energia no joelho anteromedial, combinando hiperextensão e força extrema em varo. O LCL também pode ser ferido com uma tensão varo sem contacto ou hiperextensão sem contacto. O LCL ocorre mais frequentemente em desportos (40%) com pivô de alta velocidade e saltos tais como basquetebol de futebol, esqui, futebol ou hóquei. O ténis e a ginástica demonstraram ter a maior probabilidade de uma lesão LCL isolada.
A LCL pode ser torcida (grau I), parcialmente rompida (grau II) ou completamente rompida (grau III) . O LCL raramente é ferido sozinho e, portanto, danos adicionais do ligamento cruzado anterior (LCA), do ligamento cruzado posterior (LCP) e do canto posterior-lateral (CLP) são comuns juntamente com o LCL quando as estruturas laterais do joelho são feridas.
Anatomia clinicamente relevante

O LCL é uma estrutura tipo cordão do complexo ligamentar arqueado, juntamente com o tendão femoral bicípite, músculo e tendão poplíteo, meniscal poplíteo e ligamentos fibulares poplíteos, ligamentos oblíquos poplíteos, arcuate e fabellofibulares e músculo gastrocnêmio lateral.
O LCL é uma forte ligação entre o epicôndilo lateral do fémur e a cabeça da fíbula, com a função de resistir à tensão varo no joelho e à rotação externa da tíbia e, portanto, um estabilizador do joelho. Quando o joelho é flexionado a mais de 30°, o LCL é solto. O ligamento é esticado quando o joelho está em extensão.
Ver anatomia LCL para uma anatomia mais detalhada.
Epidemiologia/Etiologia
Nos Estados Unidos, 25% dos pacientes que se apresentam nas urgências com dores agudas no joelho têm uma lesão ligamentar colateral. Os adultos com idades entre os 20-34 e os 55-65 anos têm demonstrado ter a maior incidência. Das lesões ligamentares colaterais, as lesões MCL são mais frequentemente observadas em relação às lesões LCL. Estudos limitados demonstraram que as lesões LCL isoladas ocorrem mais frequentemente em mulheres e em desportos de alto contacto.
Características/Apresentação clínica
Acute
Patientes com uma lesão LCL aguda apresentarão um historial de um incidente agudo que consistiu mais frequentemente num golpe no joelho medial enquanto em extensão total ou em extrema flexão sem contacto varo. Dor, inchaço e equimose estão frequentemente presentes na linha lateral da articulação, juntamente com dificuldade em suportar o peso total. As queixas menos comuns consistem numa marcha de impulso, pontapés de pé durante a posição média, parestesias na extremidade inferior lateral, bem como fraqueza e/ou queda do pé.
Avaliação do componente, um paciente com uma lesão LCL aguda pode apresentar-se com ROM reduzida, instabilidade/cedência durante o suporte de peso, bem como fraqueza do quadríceps (incapacidade de realizar uma elevação recta da perna). O paciente apresentará dor bem como aumento do movimento dos carboidratos ao realizar um Teste de Stress Varus.
Sub-Acute
Patientes que apresentem uma lesão LCL subaguda apresentarão dor lateral no joelho, rigidez com flexão ou extensão no final do alcance, fraqueza geral e possível instabilidade/cedência de passagem.
Chronic
Patientes com uma lesão LCL crónica apresentarão dor no joelho inespecífica, fraqueza significativa ao longo de toda a cadeia cinética, bem como instabilidade potencial e padrões de movimento mal-adaptativos.
Diagnóstico diferencial
Devem ser observadas na sua proximidade imediata das estruturas circundantes, as lesões LCL ocorrem frequentemente juntamente com outras lesões ligamentares, incluindo ACL, PCL, e PLC, e são frequentemente observadas juntamente com luxações do joelho. Embora não tão comuns, as lesões meniscais também podem ocorrer com uma lesão LCL. Outros diagnósticos como a avulsão de Popliteus, a Síndrome de Iliotibial Band, e a tendinopatia distal do tendão do tendão do tendão do joelho precisam de ser descartados.
Exame físico
Informações recolhidas durante uma avaliação subjectiva fornecerão a informação vital necessária para fazer um diagnóstico. A realização de um exame físico abrangente permitirá ao clínico fazer o diagnóstico diferencial mais apropriado. Após observação, os pacientes com suspeita de lesão LCL apresentarão inchaço, equimose e possível aumento de calor ao longo da linha articular lateral. Deve ser realizada uma avaliação completa da ROM, bem como uma cuidadosa consideração da palpação ao longo da linha lateral da articulação. Sempre que possível, deve ser realizada uma análise de marcha para identificar o achado clássico de “varo” que é comum nas lesões LCL. Uma lesão LCL isolada é incomum, portanto, devem ser realizados testes especiais para determinar lesões ligamentares, meniscais, ou de tecidos moles associadas.
Avaliação abjectiva:
- Observação
- Palpação
- Gama activa de movimento (ROM)
- Teste muscular
- Análise da marcha
- Testes especiais
- Exame Neurológico (se necessário)
Testes especiais:
- li> Teste de Stress de Varus – O teste especial mais útil quando se avalia uma lesão LCL. Com o fémur estabilizado, é aplicada uma força em varo com especial atenção à linha lateral da articulação. O teste é realizado pela primeira vez em flexão de 30 graus. O aumento da frouxidão ou lacuna é indicativo de uma lesão LCL com possível envolvimento de PLC. O teste é então realizado com o joelho em extensão total. A melhoria da estabilidade indica uma lesão LCL isolada enquanto que a lacuna contínua é um teste positivo para lesão LCL e PLC.
- li> Teste de Recurvação de Rotação Externa – Com o paciente em supino, é aplicada uma força supra patelar enquanto o dedo grande do pé é usado para levantar e rodar externamente a tíbia. A hiperextensão excessiva quando comparada com o membro não envolvido é indicativa de um teste positivo.
- Teste de Gaveta Posterolateral- Com o paciente em decúbito dorsal, o joelho é flexionado a 90 graus e rodado externamente 15 graus. O examinador fornece então uma força posterior aos côndilos femorais. A tradução Posterolateral excessiva é um teste positivo e indicativo de uma lesão de PLC.
- Dial Test- Com o paciente em prona, o examinador estabiliza o fémur enquanto o membro inferior é rodado externamente. O teste é realizado bilateralmente a 30 graus e 90 graus de flexão do joelho. Dez graus ou mais de rotação externa é um teste positivo e indicativo de uma lesão de PLC.
- Sensibilidade ligamentar e dor ligamentar lateral
- Usualmente sem inchaço
- O teste de varo em 30° é doloroso mas não mostra qualquer laxismo (< 5 mm de laxismo)
- Não há instabilidade ou sintomas mecânicos presentes
- Sensibilidade e dor significativas no lado lateral e postero-lateral do joelho
- Swelling na área do ligamento
- O teste do varo é doloroso e há laxidão na articulação com um ponto final claro. (5 -10mm de frouxidão)
- A dor pode variar e pode ser inferior à do grau II
- Tendência e dor na lateral do joelho e na lesão
- O teste do varo mostra uma frouxidão articular significativa (>10mm de frouxidão)
- Instabilidade subjetiva
- Inchaço significativo
-
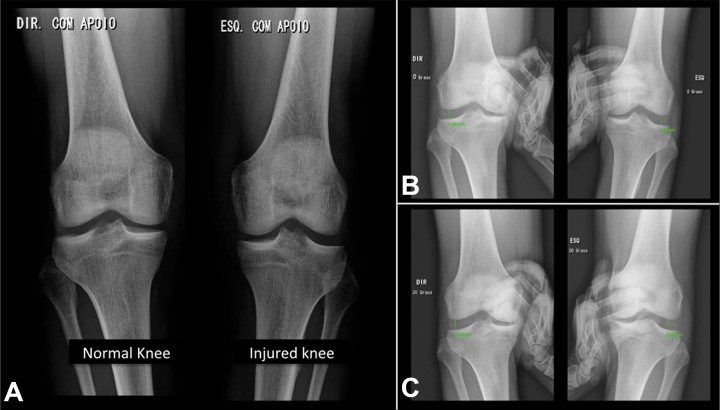 Imagens radiográficas comparando os lados normal (direito) e lesionado (esquerdo): (A) vista anteroposterior (AP); (B) vista de tensão AP, 0° de flexão; (C) vista de tensão AP, 30° de flexão. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6348520/
Imagens radiográficas comparando os lados normal (direito) e lesionado (esquerdo): (A) vista anteroposterior (AP); (B) vista de tensão AP, 0° de flexão; (C) vista de tensão AP, 30° de flexão. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6348520/Radiografia – Radiografias AP e Lateral são usadas para excluir lesões estruturais associadas tais como fracturas/avulsões da cabeça fibular (sinal arqueado), avulsões da coluna tibial, ou planalto lateral da tíbia (fractura em segond). Se um sinal de arcuate ou fractura de segond for evidente, é indicativo de uma lesão de PLC e é necessária uma investigação mais aprofundada sobre o LCL. São utilizadas imagens de tensão Varus e Posterior ajoelhado para determinar a gravidade das lesões de LCL e PLC.
- A reabilitação pós-cirúrgica pode envolver uma alteração do estado de suporte de peso durante as primeiras seis semanas. É provável que isto seja parcial, mas quando se tiver realizado uma extensa cirurgia adicional, poderá ser não portador de peso. Um imobilizador do joelho também pode ser utilizado para limitar as tensões valgus/varus no joelho, bem como para parar a flexão do joelho durante a marcha. Os primeiros exercícios de ROM devem ser encorajados numa posição de não-peso. Após a fase pós-operatória inicial, a reabilitação normal pode começar conforme detalhado na gestão da fisioterapia. É útil notar que se uma reparação meniscal também for feita em agachamentos profundos deve ser evitada durante os quatro meses iniciais.
- POLICE ou RICE
- Analgesia
- Gestão de edema (inchaço)
- Braçadeira num imobilizador de joelho ou cinta ajustável que permite uma flexão limitada mas com extensão total.
- Descarga do joelho conforme necessário com muletas
- A mobilização precoce do joelho deve ser encorajada
- Exercícios de activação do quadríceps
- Assegurar a elevação da perna direita sem atraso
- A estimulação eléctrica também pode evitar o desperdício dos músculos devido à imobilização.
- Reeducação da marcha com peso completo
- AROM completa do joelho
- Progressão de exercícios de força de quadríceps, glúteos, gastrocnémios e tendões do tendão.
- Trabalho de força de cadeia fechada
- Trabalho de propriocepção
- Exercícios plyométricos – com foco na redução de varo excessivo ou rotação tibial externa.
- Reforço e carga de alto nível de toda a cadeia cinética
- Condicionamento aeróbico
- Deslocação Pivotada Inversa- Com o paciente em prona, o examinador estende lentamente o joelho enquanto fornece um valgo e uma força de rotação externa. O teste é positivo se se sentir um ‘tufo’ a 30 graus. O teste deve ser realizado bilateralmente, uma vez que foram identificados falsos-positivos no membro não envolvido.
*Devem ser realizados os testes especiais de luxação Patelar, os testes Anterior e Posterior, bem como os testes especiais de luxação Patelar.
Varus Stress Test video provided by Clinically Relevant
Classificação das lesões:
As lesões de LLC são classificadas em três graus, dependendo da gravidade.
Grade I: Entorse ligeira
Grade II: Lágrima parcial
Grade III: Lágrima completa
Medidas de Resultado
- li> Formulário Subjectivo do Comité Internacional de Documentação do Joelho /ul>
- li> Pontuação do Joelho Oxford /ul>
Diagnóstico Imaging
- li> MRI- Considerado o padrão de ouro no diagnóstico de lesões LCL e PLC. As imagens T1 e T2 com ponderação coronal e Sagittal têm uma sensibilidade e especificidade de 90% na detecção de uma lesão LCL.
- li> Ultra-som- Uma ferramenta eficaz utilizada quando é necessário um diagnóstico rápido de lesão LCL. Após avaliação, uma lesão LCL pode ser evidente se uma LCL espessada e hipoecânica estiver presente. Se houver um rasgão completo, um ultra-som pode mostrar um edema aumentado, laxismo dinâmico, e/ou uma falta de continuidade das fibras do LCL.
Gestão Médica
Grade 1 e 2: Uma lesão LCL de grau 1 e 2 pode ser tratada com repouso, gelo, compressão e AINEs. A gestão conservadora das lesões LCL é mais frequentemente seguida nas entorses de grau I ou II. Os pacientes devem ser não portadores de peso durante a primeira semana e continuar numa cintura com dobradiças durante as 3 a 6 semanas seguintes enquanto realizam reabilitação funcional, a fim de manter a estabilidade medial e lateral.
Grade 3: Agudamente, uma lesão LCL de grau 3 também deve ser tratada com repouso, gelo, compressão e AINEs . As entorses de grau III são mais graves com a possibilidade de os ligamentos cruzados anterior, posterior ou póstero-lateral também serem danificados. Neste caso, a cirurgia é necessária para evitar maior instabilidade da articulação do joelho. A literatura recente mostra que a cirurgia de reconstrução é a melhor opção de tratamento para lesões LCL de grau 3 com o objectivo de alcançar um joelho estável e bem alinhado com a biomecânica normal. A gestão cirúrgica de lesões LCL isoladas envolve a reconstrução do LCL utilizando um auto-enxerto semitendinoso .
Gestão da Fisioterapia
Para a gestão geral ver: Gestão de lesões ligamentares
Como com outras lesões ligamentares, tais como reparações ou rupturas do LCA, pode ser empreendida uma abordagem baseada em milestones, contudo, os prazos normais de cicatrização dos tecidos moles devem ser tidos em conta na concepção de programas de reabilitação.
Gestão aguda
Gestão subaguda
Gestão a longo prazo
Clínico Linha de fundo
Uma lesão no ligamento colateral lateral do joelho pode ser causada por uma tensão em varo ou hiperextensão da articulação do joelho. Danos adicionais ao LCA, LCP, canto póstero-lateral e estruturas laterais do joelho são possíveis com uma lesão do LCA. No caso de uma entorse de grau III, pode ser necessária uma cirurgia reconstrutiva para evitar maior instabilidade da articulação do joelho. A gestão conservadora deve ser sempre a escolha inicial do tratamento.
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 Yaras RJ, O’Neill N, Yaish AM. Ligamento Colateral Lateral (LCL) Lesões no Joelho. StatPearls . 2020 Ago 4.
- 2.0 2.1 2.2 2.3 2.3 2.4 Logerstedt DS, Snyder-Mackler L, Ritter RC, Axe MJ, Godges JJ. Deficiências de estabilidade e coordenação de movimentos: entorse ligamentar do joelho: directrizes de prática clínica ligadas à classificação internacional de funcionamento, deficiência e saúde da Secção Ortopédica da Associação Americana de Fisioterapia. Journal of Orthopaedic & Fisioterapia Desportiva. 2010 Abr;40(4):A1-37.
- 3.0 3.1 3.2 Recondo JA, Salvador E, Villanúa JA, Barrera MC, Gervás C, Alústiza JM. Estruturas estabilizadoras laterais do joelho: anatomia funcional e lesões avaliadas com imagens de RM. Radiografias. 2000 Out;20(suppl_1):S91-102.
- 4.0 4.1 Ricchetti ET, Sennett BJ, Huffman GR. Gestão aguda e crónica das lesões dos cantos postero-laterais do joelho. Ortopedia. 2008 1;31(5) de Maio.
- 5.0 5.1 5.2 5.3 5.4 Lunden JB, BzDUSEK PJ, Monson JK, Malcomson KW, Laprade RF. Conceitos actuais no reconhecimento e tratamento das lesões dos cantos postero-laterais do joelho. diário de ortopedia & fisioterapia desportiva. 2010 Ago;40(8):502-16.
- Pekka Kannus, MD Tratamento não cooperativo das entorses dos Graus II e III do compartimento dos ligamentos laterais do joelho , Am J Sports Med Janeiro 1989 vol. 17 no. 1 83-88
- Cooper JM, McAndrews PT, LaPrade RF. Lesões dos cantos posterolaterais do joelho: anatomia, diagnóstico, e tratamento. Revisão de medicina desportiva e artroscopia. 2006 Dez 1;14(4):213-20.
- Dr Pekka Kannus, Markku Järvinen, Nonoperative Treatment of Acute Knee Ligament Injuries, medicina desportiva, 1990, Volume 9, p244-260 (nível de evidência: 3a)
- Mohamed O, Perry J, Hislop H. Synergy of medial and lateral hamstrings at three positions of tibial rotation during maximum isometric knee flexion. O Joelho. 2003 Set 1;10(3):277-81.