Polyarthrite rhumatoïde : comment la traiter
Polyarthrite rhumatoïde : comment la traiter
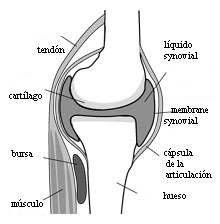
Articulation normale
L’arthrite est un terme général qui décrit l’inflammation des articulations. La polyarthrite rhumatoïde est un type d’arthrite chronique (permanente) (entraînant des douleurs et une inflammation) qui se manifeste généralement dans les articulations des deux côtés du corps (comme les mains, les poignets et les genoux). Le fait que plusieurs articulations symétriques soient concernées est ce qui distingue la polyarthrite rhumatoïde des autres types d’arthrite.
En plus des articulations touchées, la polyarthrite rhumatoïde peut occasionnellement affecter la peau, les yeux, les poumons, le cœur, le sang, les nerfs ou les reins.
Quels sont les objectifs du traitement de la polyarthrite rhumatoïde ?
L’objectif le plus important du traitement est de réduire la douleur et le gonflement articulaires et de maintenir et/ou d’améliorer la fonction articulaire.
L’objectif à long terme du traitement est de ralentir ou d’arrêter la progression de la maladie, en particulier les dommages aux articulations, qui peuvent être vus sur les radiographies. Une fois l’inflammation contrôlée, la douleur s’atténue.
Changement de philosophie sur les médicaments
Auparavant, de nombreux médecins ne croyaient pas que les médicaments contre la polyarthrite rhumatoïde pouvaient modifier la probabilité d’un éventuel handicap causé par la maladie. Ils prescrivent donc les médicaments qui ont le moins d’effets secondaires pour réduire la douleur. Les médicaments plus puissants étaient évités parce que les médecins craignaient des effets secondaires dangereux.
Au contraire, aujourd’hui, les médecins savent que donner un traitement précoce avec certains médicaments peut améliorer le résultat à long terme pour la plupart des patients. De nombreux médicaments, dont l’efficacité a été démontrée, sont utilisés dès qu’un patient est diagnostiqué. Les associations de médicaments se sont révélées plus efficaces que les thérapies à médicament unique et, dans des études récentes, ces associations se sont avérées aussi sûres que les traitements à médicament unique.
Quels sont les médicaments utilisés pour traiter la polyarthrite rhumatoïde ?
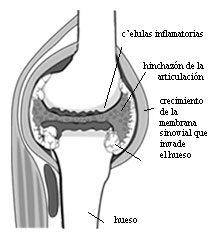
Articulation touchée par la polyarthrite rhumatoïde
Les médicaments utilisés pour traiter la polyarthrite rhumatoïde peuvent être divisés en trois groupes :
- Médicaments qui réduisent la douleur et l’inflammation. Ces produits comprennent les anti-inflammatoires non stéroïdiens (AINS), tels que l’ibuprofène (Motrin®), le naproxène (Aleve®) et d’autres produits similaires. Un autre type de médicaments – les inhibiteurs de la COX-2 – entrent également dans cette catégorie, car ils soulagent les signes et les symptômes de la polyarthrite rhumatoïde. Un inhibiteur de la COX-2 appelé célécoxib (Celebrex®) est disponible et utilisé aux États-Unis. Les inhibiteurs de COX-2 ont été conçus pour avoir moins d’effets secondaires sur l’estomac.
- Des médicaments appelés antirhumatismaux modificateurs de la maladie (DMARD). Contrairement aux anti-inflammatoires non stéroïdiens, les DMARD ralentissent réellement la progression de la maladie en modifiant le système immunitaire. Les anciens DMARD comprennent le méthotrexate, les sels d’or, la pénicillamine, l’hydroxychloroquine, la sulfasalazine, la cyclosporine, le cyclophosphamide et le léflunomide. Actuellement, les plus utilisés sont le méthotrexate, le leflunomide, l’hydroxychloroquine et la sulfasalazine. La cyclosporine, le cyclophosphamide, les « sels d’or » et la pénicillamine ne sont plus prescrits aujourd’hui. Nombre de ces médicaments ont d’abord été utilisés pour traiter d’autres maladies – comme le paludisme, le rejet de greffe, le cancer, le psoriasis et les maladies inflammatoires de l’intestin – mais on a maintenant découvert leur rôle dans le traitement de la polyarthrite rhumatoïde. Les DMARD sont utilisés seuls ou en association. Le méthotrexate, par exemple, est souvent utilisé comme un élément important d’un régime d’association de médicaments, qui comprend des corticostéroïdes à faible dose (comme la prednisone ou la cortisone) ainsi que d’autres médicaments. Pour voir une amélioration des symptômes, il faut parfois attendre quatre à six semaines de traitement par méthotrexate, un à deux mois de traitement par sulfasalazine et deux à trois mois de traitement par hydroxychloroquine.
- Agents biologiques. En plus de ces DMARD plus « traditionnels », de nouveaux types de médicaments ont été approuvés depuis le début de l’année 2000. Actuellement, il existe 7 classes de médicaments différentes et, dans certains cas, il y a différents types dans chaque classe. Certains, comme la classe des anti-TNF, sont utilisés depuis le début de l’année 2000. Collectivement, ce nouveau groupe de DMARD est connu sous un autre nom : les agents biologiques (ou agents de réponse biologique). Par rapport aux DMARD traditionnels, ces nouveaux médicaments ciblent les molécules à l’origine de l’inflammation dans la polyarthrite rhumatoïde. Pour expliquer davantage, les cellules inflammatoires des articulations sont impliquées dans le développement même de la polyarthrite rhumatoïde. Ces agents biologiques diminuent le processus inflammatoire qui est à l’origine des lésions articulaires observées dans la polyarthrite rhumatoïde. Les anciens DMARD agissent à un niveau plus éloigné que les produits biologiques ; ils agissent en modifiant la réponse immunitaire de l’organisme à l’inflammation. En attaquant les cellules à un niveau plus spécifique de l’inflammation elle-même, les agents biologiques sont considérés comme plus efficaces et plus spécifiquement ciblés. Les noms de certains de ces agents biologiques modificateurs incluent : étanercept (Enbrel®), infliximab (Remicade®), adalimumab (Humira®), anakinra (Kinaret®), abatacept (Orencia®), rituxamab (Rituxan®), certolizumb pegol (Cimzia®) et golimumab (Symponi®), tocilizumab (Actemra®), tofacitinib (Xeliani®). Certains de ces médicaments biologiques sont utilisés en association avec les DMARD traditionnels, notamment le méthotrexate.
Combien ces médicaments fonctionnent-ils ? Sont-ils dangereux ?
Tous les médicaments utilisés pour traiter la polyarthrite rhumatoïde ont été testés et se sont révélés utiles chez les patients atteints de polyarthrite rhumatoïde. Néanmoins, ils agissent tous sur un aspect différent du processus inflammatoire observé dans la polyarthrite rhumatoïde, et leur utilisation – ainsi que leurs effets secondaires – dépendent du stade actuel de la maladie chez chaque patient et des problèmes médicaux associés dont il peut souffrir. L’efficacité et les risques des médicaments seront pris en compte lorsque votre rhumatologue planifiera votre traitement.
Si un médicament est très efficace pour traiter une maladie mais provoque de nombreux effets secondaires, ce n’est pas un traitement idéal pour une utilisation à long terme. Par exemple, de fortes doses (15 à 20 mg ou plus par jour) de corticostéroïdes peuvent faire en sorte que les personnes atteintes de polyarthrite rhumatoïde se sentent beaucoup mieux. Cependant, de fortes doses de corticostéroïdes peuvent provoquer des effets secondaires graves lorsqu’elles sont prises pendant plusieurs mois de l’année. Les stéroïdes ont de nombreux effets secondaires possibles, notamment la prise de poids, l’aggravation du diabète, la promotion de la cataracte, l’affaiblissement des os (ostéopénie et ostéoporose) et un risque accru d’infection. Par conséquent, lorsqu’on utilise des stéroïdes, l’objectif est d’utiliser la dose la plus faible possible pendant la période la plus courte possible.
AINS – Anti-inflammatoires non stéroïdiens. Tous les AINS ont une efficacité similaire, ce qui rend difficile pour les médecins d’en recommander un plutôt qu’un autre. Ces médicaments peuvent provoquer des effets secondaires tels qu’une irritation de l’estomac et des lésions rénales. Par conséquent, leur utilisation chez les personnes souffrant de graves problèmes d’estomac et de reins doit être étroitement surveillée par les médecins.
Les anti-inflammatoires COX-2 agissent parce qu’ils inhibent une enzyme particulière de l’organisme (la cyclo-oxygénase 2, par exemple la COX2) qui, à son tour, réduit la quantité de mauvaises prostaglandines. C’est pourquoi l’inflammation est réduite, laissant les autres bonnes prostaglandines seules pour protéger l’estomac et les reins. Les inhibiteurs de la COX-2 sont parfois utilisés chez les patients qui ne peuvent pas prendre d’AINS réguliers – comme les patients qui craignent les ulcères d’estomac ou les irritations gastriques.
Les DMARD. Les DMARD traditionnels agissent selon un mécanisme différent de celui des AINS et fonctionnent bien. Par exemple, le méthotrexate fait partie des médicaments les plus utilisés et les plus efficaces pour soulager les personnes atteintes de polyarthrite rhumatoïde. Ce médicament est souvent appelé la « pierre angulaire de la thérapie » et est utilisé seul ou en association avec d’autres médicaments. Cependant, les DMARD traditionnels agissent très lentement après avoir commencé à prendre le médicament pendant plusieurs semaines.
Les agents biologiques. Les agents biologiques sont des médicaments développés récemment et très efficaces. Les agents biologiques ciblent plus spécifiquement le processus inflammatoire observé dans la polyarthrite rhumatoïde. Le fait qu’ils soient si spécifiques présente un autre grand avantage lors de l’utilisation de ces produits biologiques. Ils sont souvent mieux tolérés et agissent parfois plus rapidement que les DMARD traditionnels. Cependant, tous les agents biologiques peuvent avoir des effets secondaires et doivent être utilisés sous la supervision de votre rhumatologue.
Les DMARD et les agents biologiques interfèrent avec la capacité du système immunitaire à combattre les infections et ne doivent pas être utilisés chez les personnes qui ont des infections graves. Un test de dépistage de la tuberculose (TB) doit être effectué avant de commencer le traitement par anti-TNF. Un test de dépistage de la tuberculose est nécessaire avant de commencer un traitement par anti-TNF. Les personnes qui ont des preuves d’une infection tuberculeuse antérieure doivent être traitées car il existe un risque accru de développer une tuberculose active sous traitement anti-TNF.
Les agents anti-TNF tels que l’infliximab, l’étanercept, l’adalimumab, le certolizumab et le golimumab ne sont pas recommandés pour les personnes qui ont un lymphome ou qui ont reçu un traitement contre le lymphome dans le passé ; les personnes qui ont une polyarthrite rhumatoïde, en particulier celles qui ont une maladie grave, ont un risque accru de développer un lymphome, quel que soit le traitement qu’elles utilisent. L’utilisation d’agents anti-TNF a été associée à un risque accru de lymphome dans certaines études, mais pas dans d’autres ; des recherches supplémentaires sont nécessaires pour définir ce risque.
Comment mon médecin va-t-il choisir les médicaments qui me conviennent ?
L’aspirine a été le pilier du traitement pendant les années de développement des médicaments. Puis sont arrivés les corticostéroïdes et les DMARD. Nous sommes maintenant dans l’ère des modificateurs biologiques. Votre médecin travaillera avec vous pour élaborer votre programme de traitement. Les médicaments qu’il vous prescrira seront fonction de la gravité de votre maladie.
Votre médecin combinera les résultats de vos antécédents médicaux, de votre examen physique, de vos radiographies et de vos analyses sanguines pour créer votre programme de traitement. Votre médecin tiendra également compte de votre âge, de votre sexe, de votre activité physique, des autres médicaments que vous prenez et de la présence d’autres problèmes médicaux.
Il est important de consulter régulièrement votre médecin afin qu’il puisse surveiller l’apparition d’éventuels effets secondaires et suivre votre traitement si nécessaire. Votre médecin peut vous demander d’effectuer des analyses sanguines périodiques ou d’autres tests, afin de déterminer l’efficacité de votre traitement et la présence d’éventuels effets secondaires.
Références
- Institut national de l’arthrite et des maladies musculo-squelettiques. Document d’information sur la santé : la polyarthrite rhumatoïde consulté le 1/29/2016.
- Agency for Healthcare Research and Quality. Programme de soins de santé efficaces : traitement médicamenteux de la polyarthrite rhumatoïde chez l’adulte : une mise à jour consultée le 1/29/2016.
- Shah A, St. Clair E. Chapitre 321. Polyarthrite rhumatoïde. Dans : Longo DL, Fauci AS, Kasper DL, Hauser SL, Jameson J, Loscalzo J. eds. Harrison’s Principles of Internal Medicine, 18e. New York, NY : McGraw-Hill ; 2012. library.ccf.org Consulté le 1/29/2016.
Ces informations proviennent de la Cleveland Clinic et ne sont pas destinées à remplacer les conseils de votre médecin ou de votre prestataire de soins de santé. Veuillez consulter votre fournisseur de soins de santé pour obtenir des informations sur une condition médicale spécifique. ©The Cleveland Clinic 1995-2021
index#s4750
index#s4750
.