Reumatoïde artritis: hoe het te behandelen
Rheumatoïde artritis: hoe het te behandelen
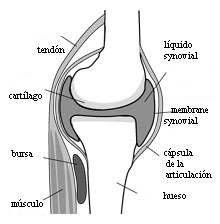
Normale gewrichten
Arthritis is een algemene term die een ontsteking van de gewrichten beschrijft. Reumatoïde artritis is een vorm van chronische (voortdurende) artritis (met pijn en ontsteking tot gevolg) die meestal voorkomt in gewrichten aan beide zijden van het lichaam (zoals de handen, polsen en knieën). Het feit dat meerdere symmetrische gewrichten betrokken zijn is wat reumatoïde artritis onderscheidt van andere soorten artritis.
Naast de aangetaste gewrichten kan reumatoïde artritis nu en dan ook de huid, ogen, longen, hart, bloed, zenuwen of nieren aantasten.
Wat zijn de doelen van het behandelen van reumatoïde artritis?
Het belangrijkste doel van de behandeling is de pijn en zwelling in de gewrichten te verminderen en de gewrichtsfunctie te behouden en/of te verbeteren.Het doel van de behandeling op lange termijn is de progressie van de ziekte te vertragen of te stoppen, met name de schade aan de gewrichten, die op röntgenfoto’s kan worden gezien. Zodra de ontsteking onder controle is, zal de pijn afnemen.
Veranderende filosofie over medicijnen
In het verleden geloofden veel artsen niet dat medicijnen tegen reumatoïde artritis iets zouden veranderen aan de kans op uiteindelijke invaliditeit als gevolg van de ziekte. Daarom zullen zij de medicijnen voorschrijven die de minste bijwerkingen hebben om de pijn te verminderen. Sterkere medicijnen werden vermeden omdat artsen zich zorgen maakten over gevaarlijke bijwerkingen.
Daarentegen weten artsen tegenwoordig dat een vroegtijdige behandeling met bepaalde medicijnen voor de meeste patiënten op lange termijn een beter resultaat oplevert. Talrijke geneesmiddelen, waarvan de doeltreffendheid is aangetoond, worden gebruikt zodra bij de patiënt de diagnose is gesteld. Combinaties van medicijnen blijken effectiever te zijn dan behandelingen met één geneesmiddel en in recente studies zijn deze combinaties even veilig gebleken als behandelingen met één geneesmiddel.
Welke medicijnen worden gebruikt om reumatoïde artritis te behandelen?
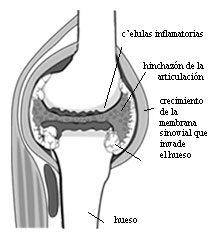
Gewricht aangetast door reumatoïde artritis
Medicijnen die worden gebruikt om reumatoïde artritis te behandelen, kunnen in drie groepen worden verdeeld:
- Medicijnen die pijn en ontsteking verminderen. Deze producten omvatten niet-steroïde anti-inflammatoire geneesmiddelen (NSAIDS), zoals ibuprofen (Motrin®), naproxen (Aleve®), en andere soortgelijke producten. Een ander soort medicatie – COX-2 remmers – valt ook in deze categorie, aangezien zij de tekenen en symptomen van reumatoïde artritis verlichten. Een COX-2-remmer genaamd celecoxib (Celebrex®) is beschikbaar en wordt in de Verenigde Staten gebruikt. COX-2-remmers zijn ontworpen om minder bijwerkingen op de maag te hebben.
- Drugs die disease-modifying antirheumatic drugs (DMARD’s) worden genoemd. In tegenstelling tot niet-steroïde anti-inflammatoire geneesmiddelen vertragen DMARD’s de ziekteprogressie door het immuunsysteem te wijzigen. Oudere DMARD’s zijn onder meer methotrexaat, goudzouten, penicillamine, hydroxychloroquine, sulfasalazine, cyclosporine, cyclofosfamide en leflunomide. Momenteel zijn de meest gebruikte methotrexaat, leflunomide, hydroxychloroquine en sulfasalazine. Cyclosporine, cyclofosfamide, “gouden zouten” en penicillamine worden tegenwoordig niet meer voorgeschreven. Veel van deze geneesmiddelen werden eerst gebruikt om andere ziekten te behandelen – zoals malaria, afstoting van transplantaten, kanker, psoriasis en inflammatoire darmziekten – maar nu is ook hun rol bij de behandeling van reumatoïde artritis ontdekt. DMARD’s worden zowel alleen als in combinaties gebruikt. Methotrexaat wordt bijvoorbeeld vaak gebruikt als een belangrijk onderdeel van een combinatietherapie, die corticosteroïden in lage doses (zoals prednison of cortisone) en andere geneesmiddelen omvat. Om een verbetering van de symptomen te zien kan men vier tot zes weken behandeling met methotrexaat, één tot twee maanden behandeling met sulfasalazine, en twee tot drie maanden behandeling met hydroxychloroquine moeten afwachten.
- Biologische middelen. Naast deze meer “traditionele” DMARD’s zijn er nieuwe soorten geneesmiddelen die sinds begin 2000 zijn goedgekeurd. Momenteel zijn er 7 verschillende klassen van geneesmiddelen en in sommige gevallen zijn er verschillende soorten in elke klasse. Sommige, zoals de anti-TNF-klasse, worden al sinds begin 2000 gebruikt. Gezamenlijk staat deze nieuwe groep DMARD’s bekend onder een andere naam: biologische middelen (of biologische-reactiemiddelen). In vergelijking met de traditionele DMARD’s richten deze nieuwe geneesmiddelen zich op de moleculen die de ontsteking bij reumatoïde artritis veroorzaken. Om het verder uit te leggen, ontstekingscellen in de gewrichten zijn betrokken bij de ontwikkeling van reumatoïde artritis. Deze biologische middelen verminderen het ontstekingsproces dat uiteindelijk de gewrichtsschade veroorzaakt die bij reumatoïde artritis wordt waargenomen. De oudere DMARD’s werken op een verder afgelegen niveau dan de biologische geneesmiddelen; zij werken door de lichaamseigen immuunrespons op ontsteking te wijzigen. Door cellen op een specifieker niveau van de ontsteking zelf aan te vallen, worden biologische middelen als doeltreffender en specifieker gericht beschouwd. De namen van enkele van deze modificerende biologische middelen zijn: etanercept (Enbrel®), infliximab (Remicade®), adalimumab (Humira®), anakinra (Kinaret®), abatacept (Orencia®), rituxamab (Rituxan®), certolizumb pegol (Cimzia®) en golimumab (Symponi®), tocilizumab (Actemra®), tofacitinib (Xeliani®). Sommige van deze biologische geneesmiddelen worden gebruikt in combinatie met traditionele DMARD’s, vooral methotrexaat.
Hoe goed werken deze geneesmiddelen? Zijn ze gevaarlijk?
Alle geneesmiddelen die worden gebruikt om reumatoïde artritis te behandelen, zijn getest en hebben aangetoond dat ze nuttig zijn bij patiënten met reumatoïde artritis. Toch werken ze allemaal op een ander aspect van het ontstekingsproces dat bij reumatoïde artritis wordt gezien, en hun gebruik – evenals hun bijwerkingen – hangt af van het huidige tijdstip van de ziekte bij elke patiënt en eventuele bijbehorende medische problemen die de patiënt kan hebben. Bij het plannen van uw behandeling houdt uw reumatoloog rekening met de effectiviteit en risico’s van medicijnen.
Als een medicijn zeer effectief is bij de behandeling van een ziekte, maar veel bijwerkingen veroorzaakt, is het geen ideale behandeling voor langdurig gebruik. Zo kunnen hoge doses (15 tot 20 mg of meer per dag) corticosteroïden ervoor zorgen dat mensen met reumatoïde artritis zich veel beter voelen. Hoge doses corticosteroïden kunnen echter ernstige bijwerkingen veroorzaken wanneer zij gedurende vele maanden van het jaar worden ingenomen. Steroïden hebben veel mogelijke bijwerkingen, waaronder gewichtstoename, verergering van suikerziekte, bevordering van staar, verzwakking van de botten (osteopenie en osteoporose), en een verhoogd risico op infecties. Daarom is het bij het gebruik van steroïden de bedoeling een zo laag mogelijke dosis voor een zo kort mogelijke periode te gebruiken.
NSAID’s – Niet-steroïde anti-inflammatoire geneesmiddelen. Alle NSAID’s zijn even effectief, waardoor het voor artsen moeilijk is de ene boven de andere aan te bevelen. Deze medicijnen kunnen bijwerkingen veroorzaken, zoals maagirritatie en nierbeschadiging. Daarom moet het gebruik ervan bij mensen met ernstige maagproblemen en nierproblemen nauwlettend door artsen worden gevolgd.
Cox-2 ontstekingsremmers werken omdat ze een bepaald enzym in het lichaam remmen (cyclo-oxygenase 2, bijv. COX2), dat op zijn beurt de hoeveelheid slechte prostaglandinen vermindert. Daarom wordt de ontsteking verminderd, zodat de andere goede prostaglandinen alleen overblijven om de maag en de nieren te beschermen. COX-2-remmers worden soms gebruikt bij patiënten die geen gewone NSAID’s kunnen nemen – zoals patiënten die bezorgd zijn over maagzweren of maagirritatie.
DMARDs. Traditionele DMARD’s werken volgens een ander mechanisme dan NSAID’s en werken goed. Methotrexaat bijvoorbeeld is een van de geneesmiddelen die op grote schaal worden gebruikt en het meest doeltreffend zijn om mensen met reumatoïde artritis te helpen. Dit geneesmiddel wordt vaak de “hoeksteen van de therapie” genoemd en wordt alleen of in combinatie met andere geneesmiddelen gebruikt. Traditionele DMARD’s werken echter zeer traag nadat u de medicatie enkele weken hebt ingenomen.
Biologische middelen. Biologische agentia zijn recent ontwikkelde en zeer doeltreffende geneesmiddelen. Biologische geneesmiddelen zijn meer specifiek gericht op het ontstekingsproces dat bij reumatoïde artritis wordt gezien. Het feit dat ze zo specifiek zijn, leidt tot een ander groot voordeel bij het gebruik van deze biologische geneesmiddelen. Ze worden vaak beter verdragen en werken soms sneller dan traditionele DMARD’s. Alle biologische middelen kunnen echter bijwerkingen hebben en moeten onder toezicht van uw reumatoloog worden gebruikt.
DMARDs en biologische middelen verstoren het vermogen van het immuunsysteem om infecties te bestrijden en mogen niet worden gebruikt bij mensen die ernstige infecties hebben. Een tuberculosetest (TB) moet worden gedaan voordat met anti-TNF-therapie wordt begonnen. Een TB-test is vereist alvorens met anti-TNF therapie te beginnen. Mensen die aanwijzingen hebben voor een eerdere tbc-infectie moeten worden behandeld omdat er een verhoogd risico is op het ontwikkelen van actieve tbc tijdens het gebruik van anti-TNF-therapie.
Anti-TNF-middelen zoals infliximab, etanercept, adalimumab, certolizumab en golimumab worden niet aanbevolen voor mensen die lymfeklierkanker hebben of in het verleden een behandeling voor lymfeklierkanker hebben gehad; mensen met reumatoïde artritis, vooral degenen met ernstige ziekte, hebben een verhoogd risico op het krijgen van lymfeklierkanker, ongeacht welke behandeling zij gebruiken. Het gebruik van anti-TNF-middelen is in verband gebracht met een verhoogd risico op lymfeklierkanker in sommige studies, maar niet in andere; er is meer onderzoek nodig om het risico te bepalen.
Hoe zal mijn arts de geneesmiddelen kiezen die geschikt voor mij zijn?
Aspirine is de steunpilaar van de therapie geweest tijdens de jaren van geneesmiddelenontwikkeling. Toen kwamen corticosteroïden en DMARD’s. Nu zitten we in het tijdperk van de biologische modifiers. Uw arts zal samen met u een behandelingsprogramma opstellen. De medicijnen die hij of zij voorschrijft zullen gebaseerd zijn op de ernst van uw ziekte.
Uw arts zal de resultaten van uw medische geschiedenis, lichamelijk onderzoek, röntgenfoto’s en bloedonderzoeken combineren om uw behandelingsprogramma samen te stellen. Uw arts zal ook rekening houden met uw leeftijd, uw geslacht, uw lichamelijke activiteit, andere medicijnen die u gebruikt, en de aanwezigheid van andere medische problemen.
Het is belangrijk om uw arts regelmatig te zien, zodat hij of zij u kan controleren op de ontwikkeling van eventuele bijwerkingen en uw behandeling zo nodig kan volgen. Uw arts kan u vragen om periodiek bloedonderzoek of andere onderzoeken te ondergaan, om de effectiviteit van uw behandeling en de aanwezigheid van eventuele bijwerkingen te bepalen.
Referenties
- National Institute of Arthritis and Musculoskeletal Diseases. Handout on Health: Rheumatoid Arthritis Accessed 1/29/2016.
- Agency for Healthcare Research and Quality. Effective Health Care Program: Drug Therapy for Rheumatoid Arthritis in Adults: An Update Accessed 1/29/2016.
- Shah A, St. Clair E. Hoofdstuk 321. Reumatoïde artritis. In: Longo DL, Fauci AS, Kasper DL, Hauser SL, Jameson J, Loscalzo J. eds. Harrison’s Principles of Internal Medicine, 18e. New York, NY: McGraw-Hill; 2012. library.ccf.org Accessed 1/29/2016.
Deze informatie is afkomstig van de Cleveland Clinic en is niet bedoeld ter vervanging van het advies van uw arts of zorgverlener. Raadpleeg uw zorgverlener voor informatie over een specifieke medische aandoening. ©The Cleveland Clinic 1995-2021
index#s4750
index#s4750
.