Bactéria Micobacterium tuberculosis
Mycobacterium tuberculosis
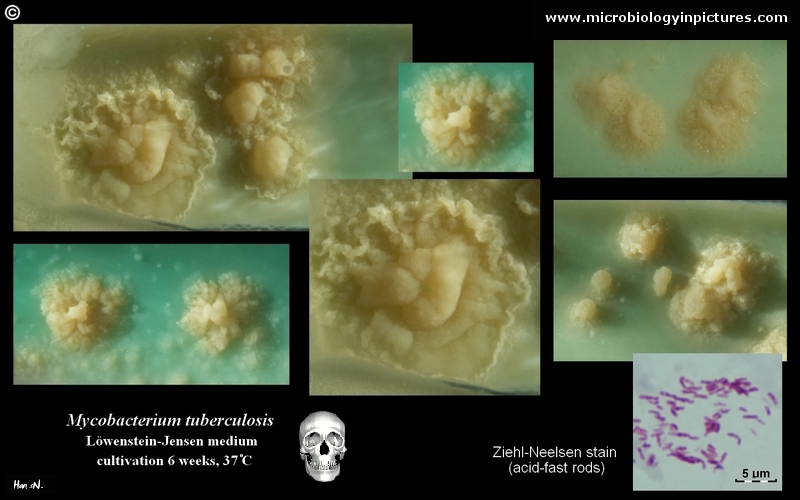
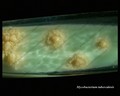
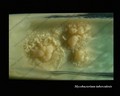
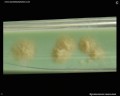
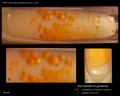
 br>Mycobacterium tuberculosis em meio Löwenstein-Jensen após 6 semanas de cultivo, 37°C. Colónias típicas não pigmentadas, ásperas e secas em meio Löwenstein-Jensen. A cor verde do meio é devida à presença do verde malaquita, que é um dos agentes selectivos para impedir o crescimento da maioria dos outros contaminantes. Ao contrário de muitos outros meios de cultivo sólidos utilizados em microbiologia clínica, o meio Löwenstein-Jensen (ou, por exemplo, meio Ogawa) não contém nenhum ágar (a consistência sólida é obtida pela coagulação térmica da albumina de ovo).
br>Mycobacterium tuberculosis em meio Löwenstein-Jensen após 6 semanas de cultivo, 37°C. Colónias típicas não pigmentadas, ásperas e secas em meio Löwenstein-Jensen. A cor verde do meio é devida à presença do verde malaquita, que é um dos agentes selectivos para impedir o crescimento da maioria dos outros contaminantes. Ao contrário de muitos outros meios de cultivo sólidos utilizados em microbiologia clínica, o meio Löwenstein-Jensen (ou, por exemplo, meio Ogawa) não contém nenhum ágar (a consistência sólida é obtida pela coagulação térmica da albumina de ovo).
Mycobacterium tuberculosis (MTB) é uma espécie bacteriana patogénica no género Mycobacterium e o agente causador da maioria dos casos de tuberculose. Descoberto pela primeira vez em 1882 por Robert Koch, M. tuberculosis tem um revestimento ceroso invulgar na superfície celular (principalmente ácido micólico), o que torna as células impermeáveis à coloração de Gram; em vez disso, são utilizadas técnicas de ácido rápido. A fisiologia do M. tuberculosis é altamente aeróbica e requer elevados níveis de oxigénio. Primariamente um agente patogénico do sistema respiratório dos mamíferos, o MTB infecta os pulmões, causando tuberculose.
M. A tuberculose requer oxigénio para crescer. Não retém qualquer coloração bacteriológica comum devido ao elevado teor de lípidos na sua parede, pelo que não é nem Gram-positivo nem Gram-negativo; daí que se utilize a coloração de Ziehl-Neelsen, ou coloração ácido-rápida. Embora as micobactérias não pareçam encaixar na categoria Gram-positiva do ponto de vista empírico (ou seja, não retêm a coloração violeta cristalina), são classificadas como bactérias Gram-positivas ácidas devido à sua falta de membrana celular externa.
M. A tuberculose divide-se a cada 15-20 horas, o que é extremamente lento em comparação com outras bactérias, que tendem a ter tempos de divisão medidos em minutos (Escherichia coli pode dividir-se aproximadamente a cada 20 minutos). A sua parede celular invulgar, rica em lípidos (por exemplo, ácido micólico), é provavelmente responsável por esta resistência e é um factor chave de virulência.Quando nos pulmões, o M. tuberculosis é absorvido por macrófagos alveolares, mas eles são incapazes de digerir a bactéria. A sua parede celular impede a fusão do fagosoma com um lisossoma. Especificamente, o M. tuberculosis bloqueia a molécula de transição, autoantigénio endossómico precoce 1 (EEA1); contudo, este bloqueio não impede a fusão de vesículas cheias de nutrientes. Consequentemente, as bactérias multiplicam-se sem controlo no interior da macrófaga.
Cultivo
M. A tuberculose é cultivada num meio selectivo conhecido como meio Löwenstein-Jensen, que tem sido tradicionalmente utilizado para este fim. Contudo, este método é bastante lento, pois este organismo necessita de 6-8 semanas para crescer (crescimento de colónias isoladas em mais de 7 dias), o que atrasa a comunicação dos resultados. Um resultado mais rápido pode agora ser obtido utilizando o meio Middlebrook ou BACTEC.
A abreviado de Wikipedia
/p>
Mycobacterium tuberculosis basic characteristics
- ACID-FAST RODS
- NONMOTILE
- NON-SPORE-FORMING
- CATALASE: POSITIVO***
li>OXIDASE: NEGATIVOli> AEROBES >br>** algumas estirpes de M. resistentes a isoniazida.tuberculose pode ser negativa
h3>Identificação de Mycobacterium tuberculosis
- micobactérias de crescimento lento (crescimento de colónias isoladas em mais de 7 dias)
- não pigmentadas, colónias ásperas e secas em Löwenstein-Jensen medium
- Acid-fast (Ziehl-Neelsen ou Kinyoun stain)
- Nonphotocromogenic
- O teste de niacina: positivo
- O teste de redução de nitratos: positivo
- Crescimento com TCH (hidrazida de ácido tiofene-2-carboxílico); 10µg/ml: positivo, resistente ao TCH (ao contrário do M.bovis)
- Crescimento em ágar pirazinamidase (PZA); 25µg/ml: negativo
- O teste da arilsulfatase (teste de 3 dias): negativo
Tratamento da Mycobacterium tuberculosis
Testes de susceptibilidade pelo menos para INH, RIF, e EMB devem ser sempre realizados! As drogas não são usadas isoladamente!! (Porquê?)
ul> Medicamentos de primeira linha
li>Ethambutol (EMB)li>Pirazinamida (PZA)li> Rifampicina (Rifampin) (RMP/RIF)li> Streptomycin** (SM/STM) br>*** Apenas nos EUA, A estreptomicina já não é considerada uma droga de primeira linha pela ATS/IDSA/CDC, devido às elevadas taxas de resistência.
Segundo…medicamentos de linha (exemplos)
Os medicamentos de segunda linha só são utilizados para tratar doenças resistentes à terapia de primeira linha
- amikacina (aminoglicosídeos)
- canamicina (aminoglicosídeos)
- cycloserine
li>ciprofloxacina (quinolonas)
Para mais visita a Wikipédia
>br>>ul>
>br> O tratamento padrão de curso “curto” para a tuberculose é a isoniazida (juntamente com o fosfato piridoxal para evitar a neuropatia periférica causada pela isoniazida), rifampicina (rifampicina nos Estados Unidos), pirazinamida, e etambutol durante dois meses, depois isoniazida e rifampicina sozinhas durante mais quatro meses. O doente é considerado livre de bactérias vivas após seis meses (embora ainda haja uma taxa de recidiva de até 7%).
Mycobacterium tuberculosis on Löwenstein-Jensen medium










 br>
br>
Cultivo de Mycobacterium tuberculosis


Mycobacterium sp.

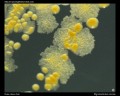


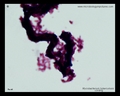
Micobacid-fast stain (Ziehl-Neelsen & mancha de Kinyoun)





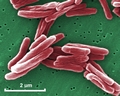
Mycobacterium tuberculosis SEM & Ilustrações 3D
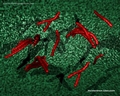
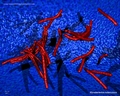 h3>Ligações úteis WIKIPEDIA
h3>Ligações úteis WIKIPEDIA
- Mycobacterium spp.
- Tuberculose
- Vacinação
li>Mycobacterium tuberculosis
br>CENTERS FOR DISEASE CONTROL AND PREVENTION (CDC)
- Factos básicos da tuberculose
- Teste & Diagnóstico
- Teste da tuberculose (TB)
- Tratamento da Tuberculose; American Thoracic Society, CDC, and Infectious Diseases Society of America
br>MICROBE LIBRARYNódoa rápida de ácido
br>